Любой человек, иногда даже сам не понимая этого, сталкивается в своей жизни с различными видами сыпи. И это не обязательно реакция организма на какое-либо заболевание, поскольку существует примерно несколько сотен видов недомоганий, при которых могут появиться высыпания.
И всего несколько десятков действительно опасных случаев, когда высыпания – это симптом серьезных проблем со здоровьем. Поэтому с таким явлением, как сыпь, нужно быть, как говорится, «начеку». Правда и укус комара или соприкосновение с крапивой также оставляют на теле человека отметины.
Думаем, что для всех будет не лишним уметь различать виды сыпи, а главное, знать ее причины. Особенно это касается родителей. Ведь порой именно по высыпаниям можно вовремя узнать о том, что ребенок болен, а значит помочь ему и предотвратить развитие осложнений.
Кожные высыпания. Виды, причины и локализация
Начнем разговор о высыпаниях на теле человека с определения. Сыпь – это патологические изменения слизистых оболочек или кожных покровов , которые представляют собой элементы различного цвета, формы и текстуры, резко отличающиеся от нормального состояния кожных покровов или слизистых.
Высыпания на коже у детей, так же как и у взрослых, появляются под воздействием различных факторов и могут быть спровоцированы как заболеванием, так и организма, например, на медикаменты, пищу или укус насекомого. Стоит отметить, что существует действительно немалое количество взрослых и детских болезней с высыпаниями на коже, которые могут быть как безобидными, так и реально опасными для жизни и здоровья.
Различают сыпь первичную , т.е. сыпь, которая впервые возникла на здоровых кожных покровах и вторичную , т.е. сыпь, которая локализуется на месте возникновения первичной. По мнению специалистов, появление сыпи может быть вызвано множеством недомоганий, например, инфекционными болезнями у детей и взрослых, проблемами с сосудистой и кровеносной системой, аллергическими реакциями и дерматологическими заболеваниями .
Однако есть и такие случаи, при которых изменение кожных покровов могут быть, а могут и не быть, хотя они и характерны для данной болезни. Это важно помнить, потому что порой, ожидая от детских болезней с высыпаниями на коже первых характерных симптомов, т.е. сыпи, родители упускают из виду и другие важные признаки плохого самочувствия своего ребенка, например, плохой или вялость.
Сама по себе сыпь – это не болезнь, а лишь симптом недомогания. Это означает, что лечение высыпаний на теле зависит напрямую от причины их возникновения. Кроме того, важную роль при диагностике играют и другие симптомы, сопровождающие сыпь, например наличие температуры или , а также место локализации высыпаний их периодичность и интенсивность.
Сыпь, безусловно, можно отнести к причинам зуда тела. Однако нередко бывает и так, что все тело чешется, а сыпи нет. По своей сути, такое явление, как зуд, – это сигнал нервных окончаний кожных покровов, реагирующих на внешние (укус насекомого) или внутренние (выброс гистамина при аллергии) раздражители.
Зуд всего тела без высыпаний характерен для ряда серьезных недомоганий, например, таких, как:
- закупорка желчного протока ;
- хронический ;
- холангит ;
- онкология поджелудочной железы ;
- болезни эндокринной системы ;
- нарушения психики ;
- инфекционная инвазия (кишечные , ) .
Поэтому стоит немедленно обращаться за консультацией к врачу и в случаях, когда чешется сыпь по телу и при наличии сильного зуда без высыпаний на коже. Стоит отметить, что в некоторых случаях, например, в преклонном возрасте или во время нет надобности в медикаментозном лечении зуда по всему телу без сыпи, поскольку это может быть вариантом нормы.
С возрастом кожные покровы могут страдать от сухости и требовать большего увлажнения. То же самое может быть характерно для кожи беременной женщины из-за гормональных изменений, происходящих в ее организме в период вынашивания ребенка. Кроме того, есть такое понятие, как психогенный зуд .
Это состояние чаще всего встречается у людей, перешагнувших сорокалетний порог. В таких случаях сыпи нет, а сильный зуд является результатом сильнейшего стресса. Нервная обстановка, отсутствие полноценного физического и психологического отдыха, сумасшедший рабочий график и другие жизненные обстоятельства современного человека могут довести его до срыва и депрессии.
Виды сыпи, описание и фото
Итак, подведем итог и обозначим основные причины возникновения сыпи на коже и слизистых оболочках:
- инфекционные заболевания , например, , , для которых помимо высыпаний на теле характерны и другие симптомы (температура, насморк и так далее);
- на продукты питания, лекарственные средства, химические вещества, животных и так далее;
- заболевания или сосудистой системы зачастую сопровождаются высыпаниями на теле, если нарушена проницаемость сосудов или снижено количество , которые участвуют в процессе свертываемости крови .
Признаками сыпи считается наличие на теле человека высыпаний в виде волдырей, пузырьков или пузырей более крупного размера, узлов или узелков, пятен, а также гнойников. При выявлении причины сыпи врач анализирует не только внешний вид высыпаний, но и их локализацию, а также другие симптомы, имеющиеся у пациента.
В медицине выделяют следующие первичные морфологические элементы или виды сыпи (т.е. те, которые впервые появились на ранее здоровых кожных покровах человека):
Бугорок представляет собой элемент без полости, глубоко залегающий в подкожных слоях, диаметром до одного сантиметра, оставляет после заживления рубец, без соответствующего лечения может перерождаться в язвы.

Волдырь – это вид сыпи без полости, цвет которого может быть от белесого до розового, возникает по причине отека сосочкового слоя кожи, для него характерен зуд, при заживлении не оставляет следов. Как правило, такие высыпания появляются при токсидермии (воспаление кожных покровов из-за аллергена, попадающего в организм), при крапивнице или укусах насекомых.

Папула (папулезная сыпь) – это также бесполосной вид сыпи, который может быть вызван как воспалительными процессами, так и другими факторами, в зависимости от глубины залегания в подкожных слоях подразделяется на эпидермальные, эпидермодермальные и дермальные узелки , размер папул может достигать трех сантиметров в диаметре. Вызывают папулезную сыпь такие заболевания, как , или (сокращенно ВПЧ ).

Подвиды папулезной сыпи: эритематозно-папулезная ( , васкулит, синдром Крости-Джанотта, трихинелез), макуло-папулезная ( , аденовирусы, внезапная экзантема, аллергия) и пятнисто-папулезная сыпь (крапивница, мононуклеоз, краснуха, таксидермия лекарственная, корь, риккетсиоз).
Пузырек – это разновидность сыпи, который имеет дно, полость и покрышку, заполнено такое высыпание серозно-геморрагическим или серозным содержимым. Размер такой сыпи не превышает, как правило, 0,5 сантиметра в диаметре. Данный вид высыпаний появляется обычно при аллергических дерматитах, при или .

Пузырь – это более крупный по размеру пузырек, диаметр которого превышает 0,5 сантиметров.

Пустула или гнойничок – это разновидность сыпи, которая располагается в глубоких () или поверхностных фолликулярных, а также поверхностных нефолликулярных (фликенты выглядят, как пупырышки) или глубоких нефолликулярные (эктимы или гнойные язвы ) слоях дермы и заполнено гнойным содержимым. Поле заживления пустул образуется рубец.

Пятно – разновидность сыпи, представляет собой локальное изменение цвета кожи в виде пятна. Данный вид характерен для дерматита, лейкодерма, (нарушение пигментации кожи) или розеолы (инфекционная болезнь у детей, вызываемая вирусом герпеса 6 или 7 типа). Примечательно то, что безобидные веснушки, а также родинки – это пример сыпи в виде пигментированных пятен.
Появление на теле красных пятен у ребенка – это сигнал родителям к действию. Безусловно, причинами таких высыпаний на спине, на голове, на животе, а также на руках и ногах могут быть аллергическая реакция или, например, потница у детей первого года жизни.

Однако если появились красные пятна на теле у ребенка и имеются другие симптомы (температура, кашель, насморк, снижение аппетита, сильный зуд ), то, скорее всего тут дело не в индивидуальной непереносимости или в не соблюдении температурного режима и в перегреве.
Красное пятно на щеке у ребенка может быть последствием укусов насекомых или диатеза . В любом случае, при появлении любых изменений на кожных покровах малыша следует немедленно вызвать врача.
Красные высыпания на теле, а также на лице и шее у взрослых людей помимо выше перечисленных причин могут возникать из-за сердечно-сосудистых заболеваний , неправильно питания и вредных привычек, а также из-за снижения . Помимо того, стрессовые ситуации зачастую оказывают негативное влияние на кожные покровы и провоцируют возникновение высыпаний.
Аутоиммунные патологии (псориаз, красная системная волчанка ) и дерматологические заболевания протекают с образованием сыпи. Примечательно то, что могут появляться красные пятна и на небе в ротовой полости, а также в горле. Такое явление говорит, как правило, об инфекционном поражении слизистых (пузырьки в горле характерны для скарлатины , а красные пятна – для ангины ), об аллергической реакции или о нарушении в работе кровеносной и сосудистой системы.

Розеола – это разновидность сыпи в виде пятен. Она выглядит как пятнышки красного или бледного розового цвета, диаметр которых, как правило, не превышает пяти миллиметров, при надавливании сыпь исчезает, обычно имеет круглую, овальную или неправильную форму с размытыми или же четкими краями. Считается, что розеола – это верный признак брюшного тифа .

Узел или узелковая сыпь – это вид высыпаний, который располагается глубоко в подкожных слоях, не имеет полости и может достигать в диаметре десяти сантиметров, после заживления образуется рубец.

Эритема – это вид высыпаний, для которого характерно изменение ограниченного участка кожных покровов, вызванное расширением капилляров крови. Как правило, такое сильное покраснение кожных покровов является аллергической реакцией на пищу, ультрафиолет или лекарственные средства.
Однако встречается и инфекционная эритема у детей («пятая болезнь» или парвовирус ) – это заболевание, первые симптомы и механизм распространения которого схожи с , то есть оно передается воздушно-капельным путем и сопровождается на первоначальном этапе повышением температуры тела, , кашлем или першением в горле, насморком и общей слабостью.

Геморрагия – это сыпь, характерная для поражения сосудов кожи в виде точек или пятен, которые могут быть различной формы и величины, при растягивании кожи не исчезают.

Пурпура – это сыпь, которая является признаком сбоя в работе системы гемостаза (свертываемость крови) организма. Она представляет собой кровоизлияния в слизистые оболочки или под кожу и выглядит как мелкие пятна темного красного оттенка.
Точечные излияния называют петехии или петехиальная сыпь, полосовидные – вибекс, крупные пятнистые – кровоподтеки , а мелкие пятнистые – экхимозы . Пурпура характерна при дефиците или повреждении тромбоцитов в крови, при нарушениях гемокоагуляции , при застое крови, при синдроме диссеминированного внутрисосудистого свёртывания крови (сокращенно ДВС-синдром), а так же при васкулите .
На месте выше обозначенных видов высыпаний могут появляться и вторичные морфологические элементы, такие, как:
- вторичная атрофия кожи – это необратимые изменения кожных покровов, а именно потеря ими прежних качеств (эластичность, объем, цвет и так далее) на участках, ранее пораженных заболеваниями (сифилис, лепра, красная системная волчанка, );
- гиперпигментация, депигментация или дисхромия , т.е. изменение цвета участков кожи, на которых присутствовали ранее высыпания;
- вегетация или разрастание кожных покровов, возвышающихся над здоровыми участками кожи;
- лихенификация – это изменение кожных покровов, а именно, пигментации, рисунка и толщины;
- рубец – это образование, представляющее собой участок плотной соединительной ткани, которое остается видимым в месте заживления кожных покровов;
- экскориация (по-простому, ссадина) – это нарушение целостности кожных покровов, склонное к инфицированию;
- струп или «корочка» – это защитное образование, представляющее собой свернувшуюся кровь, высохший гной или отмершие ткани, которое препятствует попаданию в открытую рану вредоносных микроорганизмов;
- образования в виде чешуек (разрыхленные кожные покровы) желтого, серого или бурого цвета;
- надрывы или трещины кожи из-за потери эластичности, возникающие вследствие воспалительных процессов или повреждений верхних слоев , после заживления могут оставлять после себя рубцы;
- эрозия кожи – это дефект эпителиальной ткани, находящейся на поверхности дермы, который возникает при механических повреждениях (например, ссадина), а также при воспалительных и дистрофических процессах;
- язвы – это дефект, вызванный воспалением, как правило, возникающий по причине развития инфекции в организме человека, а также из-за химического, механического или лучевого воздействия на кожные покровы.
Сыпь подразделяют также на мономорфный вид и полиморфный . К первой разновидности относятся исключительно первичные элементы сыпи. Это означает, что при болезни на теле появляется только один вид высыпаний, например, при краснухе – розеола , при васкулите – петехиальная сыпь или петехии , при оспе или крапивнице – пузырьки и так далее.

Полиморфная сыпь – это сочетание нескольких первичных или первичных и вторичных элементов. То есть болезнь может сопровождаться сразу несколькими видами высыпаний и еще осложняться тяжелыми последствиями, например, образованием язв или нарушением пигментации кожных покровов.
Важную роль для диагностики играет и локализация сыпи, т.е. ее расположение на конкретной части тела или слизистых оболочках. Помимо того, следует учитывать не только разновидность высыпаний, но и их внешний вид, а именно как выглядит очаг поражения – ассиметрично, симметрично, расположен он по ходу нервно-сосудистых ходов или нет, сливаются ли высыпания друг с другом, изолированы они или располагаются группами, образуют ли геометрические фигуры и так далее.
Все эти моменты очень важно вовремя проанализировать, чтобы подобрать правильное и эффективное лечение. Поэтому, если у взрослого чешется мелкая сыпь на теле или есть высыпания любого другого рода, не сопровождающиеся зудом, но при этом присутствуют иные характерные для болезни симптомы (температура, вялость, потеря аппетита и так далее), то лучше сразу же обращаться к врачу.
Особенно это актуально для родителей, чей ребенок жалуется на сыпь и зуд тела, причинами которого могут быть серьезные инфекционные заболевания . Не стоит заниматься самолечением и тем более прибегать к «проверенным» бабушкиным средствам. Это все может очень плачевно закончиться для малыша. О том, как может выглядеть сыпь, мы поговорили, теперь настал черед более детально разобраться с местами ее локализации.
Сыпь на теле
У ребенка или у взрослого человека высыпания могут локализоваться на различных частях тела. Зачастую место распространения сыпи, как и ее внешний вид, а также другие сопутствующие симптомы (температура, кашель, насморк и так далее) помогают специалисту поставить правильный диагноз и определить причину болезни.

К примеру, резкий скачок температуры и сыпь у ребенка по телу говорит о развитии инфекционных заболеваний . Именно поэтому важно знать, где могут локализоваться высыпания при том или ином недомогании.
Однозначно стоит волноваться и не тянуть с обращением к врачу, при появлении красной сыпи на теле у ребенка или у взрослого. Внешний вид кожных покровов человека является важным фактором, позволяющим сделать вывод о состоянии его здоровья.
Кроме того, любой из выше обозначенных видов высыпаний – это признак развития в организме человека ряда серьезных недомоганий, которые без соответствующего лечения могут существенно навредить.
Особенно бдительными должны быть родители, поскольку большинство тяжелых инфекционных болезней поражают чаще всего детский организм, иммунная система которого еще не развита и очень слаба. Поэтому появление мелкой сыпи на теле у ребенка пусть даже без температуры или других первоочередных симптомов болезни должно расцениваться родителями как сигнал к немедленному обращению к врачу.
На представленных выше фотографиях различной сыпи можно увидеть разницу между всеми ее видами, которые могут проявляться на руках, ногах, на лице, ягодицах и спине, плечах, на сгибах конечностей, в подмышечных впадинах или даже на слизистых оболочках. Сыпь может быть мелкая или крупная, яркая красная, бледно-розовая или почти телесного цвета.
Она часто сопровождается зудом, может проходить бесследно или оставлять после себя отметины. Но реакция на то, что ребенок покрылся сыпью или на теле у взрослого красная сыпь, должна быть одна – вызов врача. Как мы уже говорили выше, причинами появления сыпи могут быть не только инфекционные заболевания , но и аллергическая реакция на тот или иной раздражитель.

Как правило, и взрослые, и дети могут страдать от индивидуальной непереносимости некоторых продуктов питания, например, цитрусовых фруктов или определенных сортов рыбы, а также реагировать высыпаниями на лекарственные или косметические средства.
Хотя появление зудящей мелкой красной сыпи по всему телу у ребенка или взрослого может указывать на аллергию , не стоит испытывать судьбу и прибегать к самолечению. Лучше сразу же обратиться к врачу за помощью.
Во-первых, чтобы избежать осложнений в виде или анафилактического шока . А во-вторых, поскольку точно такие же высыпания могут быть симптомом, например, системной красной волчанки или пурпуры , а также ряда других серьезных болезней. Поэтому лучше, чтобы специалист осмотрел малыша и поставил верный диагноз.
Пожалуй, одной из самых распространенных форм сыпи при аллергии можно считать крапивницу (уртикария) . Такое название данное недомогание получило благодаря внешнему сходству высыпаний с ожогами, которые на коже оставляет после себя растение крапива. При крапивной лихорадке на теле появляется сыпь в виде волдырей розовато-красного цвета, которая беспокоит человека сильным зудом.
Важно подчеркнуть, что крапивница – это не только симптом аллергической реакции , такой дерматит может указывать на развитие и других заболеваний (нарушение обменных процессов, болезни печени, желудочно-кишечного тракта, почек и другие). При крапивнице кожные высыпания могут быть крупными (пятна) и мелкими (точки) по размеру, а также множественными или единичными.
Как правило, при данном недомогании в первую очередь появляются красные точки на лице и на конечностях или красные шершавые пятна на шее. Однако высыпания могут локализоваться и на других частях тела, также исчезать и появляться в других местах. Такое явление называется миграция сыпи. Лечат крапивницу антигистаминными препаратами, которые подавляют аллергическую реакцию.
Сыпь у новорожденного на теле
Как мы говорили ранее, любой вид высыпаний заслуживает немедленного внимания, особенно это актуально в отношении детей. Однако есть вполне безопасная сыпь, которая, к слову, чаще всего характерна для детей первого года жизни. К примеру, мелкая сыпь у грудничка на лице или на щеках у новорожденного без наличия других симптомов болезни может быть вызвана диетой кормящей мамы.

Кроме того, такое раздражение часто появляется из-за обильного слюноотделения при прорезывании зубов. Едкий состав секрета, помогающего появлению зубов, раздражает кожные покровы, в итоге появляется сыпь на лице у грудничка, на шее или на ручках, которые малыш постоянно тянет в рот.
Несоблюдение температурного режима – это еще одна причина сыпи, которая может распространяться по всему телу у новорожденного. Когда ребенок чересчур тепло одет, он страдает не меньше, чем тогда, когда ему холодно.
Повышенное потоотделение из-за теплых вещей или чересчур высокой температуры в комнате или на улице в совокупности с замедленным испарением пота провоцирует распространение сыпи. Такое раздражение называют потницей.
Чаще всего при потнице страдает спинка, задняя сторона шеи, живот, область вокруг пупка, а также конечности малыша. Помимо того, мелкие красные узелки локализуются на попе грудничка, в кожных складках, в подмышечных впадинах или в сгибах конечностей.
При потнице довольно часто появляется сыпь на лице и на голове у новорожденного. Причем при ослабленном иммунитете такое на первый взгляд безобидное раздражение может перерасти в тяжелое осложнение в виде кожного гнойничкового заболевания. Сама по себе потница не требует какого-то специализированного лечения, достаточно лишь устранить причину перегревания малыша.
В первую очередь следует разобраться с одеждой. Она не должна быть слишком жаркой, ребенка следует одевать по погоде. Не стоит сильно укутывать новорожденного даже после температуры или перенесенного простудного заболевания. Особое внимание стоит уделять материалу, из которого сшита одежда ребенка. Лучше отдавать предпочтение натуральным тканям и избегать синтетики.

Всем грудничкам полезны воздушные ванны, чтобы поры кожи не закупоривались. После водных процедур не спешите сразу же одевать ребенка, дайте ему побыть голеньким. Если воздух в помещении слишком сухой нужно воспользоваться помощью увлажнителей, а еще как можно чаще проветривать детскую комнату.
Токсическая эритема – это еще одно распространенное явление среди новорожденных детей, сопровождающееся кожными высыпаниями. При данном недомогании появляется бело-желтая пустулезная или папулезная сыпь, диаметром примерно в один или два миллиметра, окруженная четким красным ободком.
Примечательно то, что причины данных высыпаний доподлинно неизвестны. Сыпь при токсической эритеме может проявляться разрозненными элементами или покрывать всю поверхность тела малыша за исключением ступней, а также ладоней. Она проходит сама собой через некоторое время. Чаще всего высыпания локализуются на грудине, в области ягодиц, на сгибах конечностей, а также на волосистой части головы младенца.
Важно подчеркнуть, что при токсической эритеме общее состояние грудничка никак не изменяется. Именно поэтому данное заболевание не требует какого-то специфического лечения, просто следует более тщательно ухаживать за кожей ребенка. Однако если помимо высыпаний у малыша присутствуют другие симптомы, например, температура, зуд, снижение аппетита и так далее, то не стоит медлить и откладывать вызов врача.
Акне новорожденных – это недомогание, с которым сталкивается около 20% новорожденных детей. При данном состоянии на коже лица, реже на шее и волосистой части головки малыша появляется сыпь в виде пустул и папул . Причиной этого явления считается процесс активирования сальных желез ребенка.
Также как и в случае с токсической эритемой, акне новорожденных считается вариантом нормы и не требует какого-то специального лечения, помимо обычных процедур по уходу за грудным ребенком. В отличие от подростковых прыщей данная разновидность акне проходит постепенно сама собой, не оставляя после себя рубцов или же пятен.
Укусы насекомых также могут провоцировать развитие сыпи у малышей. Связано это в первую очередь с реакцией организма на токсины, которые выпускают в подкожные слои некоторые виды насекомых. Помимо того, возникает механическая травма кожи, и расчесывание места укуса может привести к развитию инфекционных заболеваний , разносчиками которых вполне могут быть и насекомые.
Поэтому стоит более тщательно подходить к безопасности ребенка при нахождении его на природе. В настоящее время есть множество средств защиты от насекомых. Последствия укусов могут быть действительно серьезными, например, в случае наличия аллергической реакции на яд. Однако в большинстве случаев все обходится небольшими неприятностями в виде зуда и высыпаний.
Важно уметь отличить сыпь от укуса насекомого от чего-то более опасного для здоровья малыша. Это касается, прежде всего, инфекционных заболеваний , которые могут развиваться либо бессимптомно, либо их характерные признаки бывают не ярко выражены. На ниже приведенных картинках можно ознакомиться с внешним видом укусов самых распространённых насекомых.

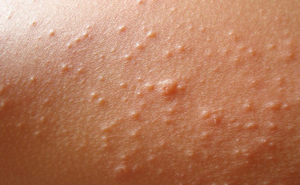
В месте укуса комара появляется, как правило, волдырь красного цвета, который затем трансформируется в папулу (плотная структура, держится от нескольких часов до нескольких дней), а также может образовываться пузырь или покрасневший . Комары являются переносчиками таких инфекционных заболеваний, как , желтая и лихорадка Денге.


Укус осы, пчелы, шершня, шмеля
В месте укуса ос, шершней, шмелей или пчел сразу же образуется отек и появляется покраснение, присутствуют ярко выраженные болевые ощущения. Пчелы при укусе оставляют в верхнем слое дермы свое жало, его нужно извлечь. В некоторых случаях в области укуса может сформироваться пузырь с прозрачной жидкостью внутри. Важно помнить, что укусы пчел и ос очень часто провоцируют развитие тяжелой аллергической реакции с отеком Квинке и крапивницей .

Внешний вид укусов клещей зависит, прежде всего, от рода насекомых. Например, такое заболевание, как чесотка провоцируют чесоточные клещи, проникающие в подкожные слои дермы и «роющие» там чесоточные ходы, для которых характерна мелкая красная сыпь в виде папул и зуд. Обычно при чесотке высыпания локализуются на сгибательных поверхностях конечностей, на кистях рук, а также в межпальцевой области, под молочными железами и в паховой зоне. Зуд, который испытывает человек, заразившийся чесоткой, усиливается к вечеру.

При укусе полевого или лесного клеща можно наблюдать другую картинку. Во-первых, в месте укуса остается тело насекомого, поскольку клещ впивается и частично проникает в верхний слой кожи. Во-вторых, если насекомое инфицировано, то человек рискует заразиться клещевым энцефалитом или болезнью Лайма , для которых характерны первичные симптомы, схожие с развитием . При боррелиозе к выше обозначенным признакам присоединяется пятновидная эритема , которая проявляется в месте укуса.
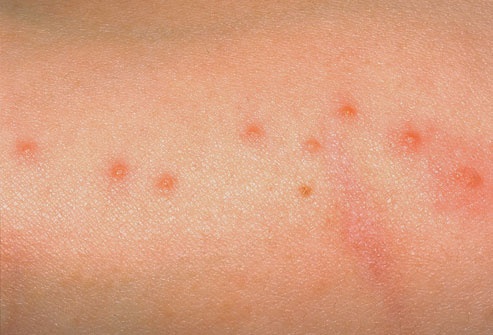
Например, у людей, которые не следят за своей гигиеной и крайне редко меняют одежду, могут «поселиться» платяные вши, которые кусают за все части тела, скрытые под одеждой. При фтириазе или лобковом педикулезе вши обитают в паховой области и могут быстро распространиться на другие части тела.
Вши переносят сыпной и возвратный тиф , а это очень опасные заболевания, которые требует специализированного лечения во избежание тяжелых осложнений и даже летального исхода. Помимо того, данные насекомые могут инфицировать волынской лихорадкой и туляремией .
Сыпь на коже рук и ног (фото с описанием)
В продолжение темы локализации сыпи переходим к рассмотрению высыпаний на руках и ногах. При многих заболеваниях кожная сыпь изначально появляется на конечностях и только потом уже распространяется на другие части тела. В некоторых случаях именно высыпания на руках или ногах являются первыми признаками недомоганий.
Специалисты утверждают, что любая форма сыпи на коже конечностей не должна оставаться без внимания. Поскольку это говорит о сбое в нормальном функционировании организма, причинами которого могут быть как болезни, так и другие факторы, например, укус насекомого или аллергическая реакция.
Сыпь на руках
Причинами высыпаний на коже рук могут быть как инфекционные заболевания , так и несоблюдение простых привил гигиены, а также проблемы с пищеварением , аллергические реакции или обычная простуда . Организм каждого человека индивидуален, и неудивительно, что у некоторых может появиться раздражение на коже рук.
Сыпь на руках у ребенка – это также нередкое явление, которое может указывать как на развитие серьезных заболеваний, так и на наличие аллергии. Поэтому в любом случае при обнаружении высыпаний следует немедленно обратиться к врачу, тем более, если сыпь на руках чешется и доставляет тем самым человеку массу неприятных ощущений.
Сыпь на руках в виде красных точек может быть обусловлена реакцией организма на аллерген . Довольно часто такой вид сыпи возникает из-за переохлаждения зимой или, напротив, из-за воздействия ультрафиолетовых лучей в летнее время года. Такой неосложненный дерматит легко вылечить при помощи питательных зимних кремов или солнцезащитных косметических средств.
Кроме того, появление аллергической сыпи на руках может быть спровоцировано использованием некоторых косметических средств или бытовой химии, продуктами питания, шерстью животных и пыльцой растений, а также медицинскими средствами.
Следующие кожные заболевания также могут вызывать высыпания на коже рук.
- – это хроническое заболевание, при котором мелкая сыпь красного цвета распространяется на коже рук, на голове или на коленях; недомогание доставляет много неудобств, поскольку высыпания сильно чешутся, а кожа шелушится.

- – это кожное заболевание, для которого характерна острая форма течения и наследственность. При данной болезни на руках, а также на коленях и реже на коже лица появляются высыпания в виде пузырьков . В местах, где мелкие пузырьки лопаются, образовываются раны, которые требует немедленного лечения, во избежание попадания в организм инфекции.

- – это заболевание кожи, которое возникает из-за вредоносного воздействия на организм человека чесоточного клеща. Если на теле заметны чесоточные ходы (линии белесовато-серого оттенка), появилась папуло-везикулезная сыпь на руках, а к вечеру зуд сильно усиливается, то скорее всего человек заразился чесоткой, которая передается от носителя при непосредственном контакте (кожа к коже) или при совместном использовании предметов личной гигиены. Из-за сильного зуда и расчесывания сыпи болезнь часто осложняется гнойничковыми образованиями.

- Васкулит — это заболевание, причиной которого является воспалительный процесс в кровеносных сосудах. Для болезни характерно возникновение сыпи в виде гнойничков или папул на лице, в ягодичной области, на ступнях и ладонях, а также на других частях рук и ног.
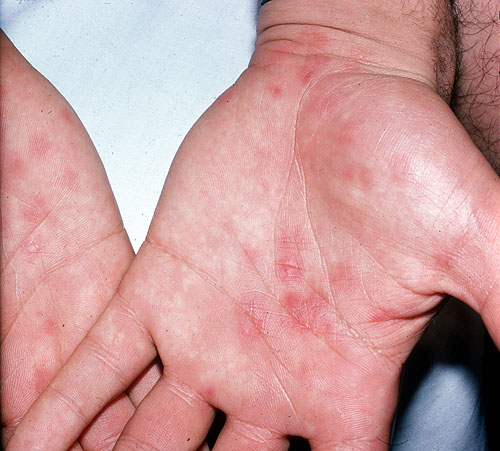
- – это заболевание, которое относится к венерическим и передается половым путем. Первым признаком данной болезни является сыпь в виде меленьких прыщиков темного цвета, которые локализуются на руках. Далее высыпания распространяются по всему телу.
Стоит отметить, что сыпь на коже рук может быть реакцией организма на недостаток или других незаменимых соединений. Также нередко высыпания обусловлены не соблюдением простых правил личной гигиены. Сыпь на ладошках у ребенка в возрасте до одного года может быть связана с потницей .
Поскольку кожные покровы месячного малыша еще не адаптировались к новой для всего детского организма окружающей среде, то могут появляться высыпания из-за чересчур теплой одежды, или высокой температуры в комнате, а также из-за сухости воздуха. Помимо того, сыпь на ладошках может быть следствием аллергической реакции или неправильной гигиены.

Высыпания на коже нижних конечностей обусловлены теми же причинами, что и в случае с сыпью на руках. Помимо того, есть ряд заболеваний, которые поражают преимущественно кожные покровы на ногах, например, грибковые болезни, стригущий лишай (трихофития) или контактный дерматит . Безусловно, только специалист сможет грамотно поставить диагноз при наличии сыпи на коже ног или под коленками.
Однако по ее внешнему виду можно сделать вывод о том, какое заболевание развивается в организме человека. К примеру, при пруриго (зудящий дерматит ) или после укуса насекомых на коже остаются высыпания в виде пузырьков , которые сильно чешутся, а сыпь в виде узелков или бляшек говорит об ихтиозе или псориазе.
Итак, перечислим основные причины возникновения сыпи на ногах у детей и взрослых:
- аллергическая реакция , выраженная контактным дерматитом – это одна из самых распространенных причин высыпаний на конечностях (обычно появляются прыщики на ногах или руках). Данное недомогание чаще беспокоит детей, кожа на ножках, ручках и других частях тела которых еще чересчур чувствительна к различным внешним факторам. Поэтому для детей предусмотрены специальные косметические и моющие средства, которые не содержат в своем химическом составе агрессивные аллергены. Не стоит купать ребенка с использованием «взрослых» пусть и хорошо проверенных средств (шампуни, гели, пены для ванны, мыло и так далее), они могут навредить;
- атопический дерматит или нейродермит – это заболевание характерно, как правило, для детей младшего возраста. При данном недомогании появляется сильно зудящая в вечернее время и шелушащаяся сыпь у ребенка на ногах и реже на руках в виде пузырьков с жидкостью внутри. Кроме непосредственно экземы при нейродермите может развиться и аллергический насморк ;
- инфекционные заболевания (корь, ветряная оспа, краснуха, скарлатина ) – это целая группа вирусов, при которых помимо других симптомов на теле человека появляется сыпь различного вида, например, красная сыпь на ногах и руках, быстро покрывающая все тело;
- бактериальные инфекции – это заболевания, возбудителями которых являются бактерии, например, стрептококковые болезнетворные микроорганизмы, провоцирующие высыпания на теле;
- грибковые болезни (кератомикоз, лишай, актиномикоз, фавус, трихофития, ) – это вид кожных заболеваний, причиной которых являются болезнетворные грибки, поражающие кожные покровы (чаще высыпания локализуются на стопах ног, на ладонях, в области паха), ногтевые пластины или волосы. При грибковых болезнях могут появляться высыпания на коже в виде прыщиков, бляшек или шершавых пятен на теле у взрослого человека или ребенка.
Сыпь на ягодицах у ребенка
Сыпь на попе у ребенка – это довольно распространенная проблема для первого года жизни малыша. Это связано в первую очередь с очень нежной кожей ягодиц, которая остро реагирует на многие внешние факторы, например, на подгузники, одежду или косметические средства. Довольно часто высыпания вызваны потницей , т.е. несоблюдением температурного режима, который влечет за собой закупорку пор кожи и повышенное потоотделение.

Фото красной сыпи на попе у ребенка
В итоге, ребенок мучается от раздражения, которое не дает ему нормально жить из-за банального зуда. Противоположной причиной высыпаний на ягодицах является переохлаждение . Аллергия наряду с потницей считается одной из самых часто фиксируемых причин высыпаний на ягодицах.
Если же у ребенка наблюдается сыпь не только на попе, но и на ногах, руках, животе и других частях тела, то это говорит об инфекционной природе высыпаний. В таком случае следует немедленно вызвать врача для постановки правильного диагноза и назначения соответствующего лечения.
Взрослые люди также довольно часто сталкиваются с высыпаниями в ягодичной области, к которым помимо инфекционных болезней, потницы или аллергии приводят:
- усиленная кератинизация , т.е. процесс очистки поверхности кожи от омертвевших клеток, при которой из-за несоблюдения правил гигиены могут появляться прыщи на ягодицах;
- сидячая работа;
- нарушение гормонального фона;
- вредные привычки и неправильное питание;
- прием лекарственных средств;
- нижнее белье из ненатуральных тканей или неподходящего размера.
Сыпь на животе
Высыпания на животе у взрослого или ребенка могут быть вызваны следующими причинами:
- аллергия на лекарства, косметические средства или продукты питания, а также на одежду или постельное белье;
- (повышенная потливость) у взрослого человека или потница у младенца могут спровоцировать появление сыпи на животе и спине, в паховой области, а также на конечностях;
- дерматологические недомогания , например, такие, как псориаз, чесотка или дерматит при которых высыпания на коже являются главными симптомами заболевания;
- также могут быть причиной высыпаний, например, мелкие красные прыщики на теле у взрослого, которые первично локализуются на руках, плечах или бедрах, а затем постепенно распространяются на все части тела, могут сигнализировать о развитии сифилиса ;
- вирусные заболевания , например, вирус может спровоцировать сыпь в виде пузырей на животе, а также в области бедер у взрослых, а такие болезни, как ветрянка, скарлатина или корь могут начинаться с мелкой сыпи на животе у ребенка;
- нарушение гормонального фона, как правило, характерно для беременных женщин, у которых может появляться сыпь на животе, которая проходит сама собой после родов.
Стоит отметить, что при появлении высыпаний, особенно это касается сыпи на животе у грудничка, нужно немедленно обратиться к врачу за консультацией. Ведь только специалист сможет распознать в высыпаниях признаки того или иного заболевания. Даже, если окажется, что сыпь – это всего лишь потница , которая возникает практически у каждого второго грудного ребенка, лучше исключить все более серьезные недомогания при помощи педиатра.
Сыпь на спине и на груди
Сыпь на груди, на спине, на плечах и предплечьях характерна для большинства заболеваний, вызываемых инфекцией или вирусами . Все дело в том, что локализуясь изначально на каком-то одном определенном участке сыпь быстро распространяется по всему телу, в том числе и на поверхности спины.

У ребенка или у взрослого высыпания на спине или груди могут так же появиться в ответ на индивидуальную непереносимость какого-либо продукта питания, косметического или лекарственного средства.
Помимо того, сыпь может образоваться после общения с домашними животными или после прогулки по парку, где растут, например, тополя или цветут некоторые цветы, пыльца которых является сильным аллергеном.
Угревая сыпь также поражает область спины. С проблемой прыщей и угревой сыпью на теле и на лице чаще всего сталкиваются подростки из-за «гормонального взрыва», вполне нормального для их переходного возраста.
Избавиться от подростковых прыщей удается практически всем, хотя некоторым действительно приходится побороться за чистоту кожи. Однако и люди старшего возраста могут страдать от этой же неприятности, если гормональный фон не устаканивается со временем.
Сыпь на шее

Причинами сыпи на шее у взрослого человека, как и у ребенка, могут быть:
- аллергическая реакция ;
- недостаточная гигиена;
- неподходящая одежда (из синтетического материала) или аксессуары (например, выполненные из металла, на который у человека есть аллергия).
Важно подчеркнуть, что в случае, когда сыпь на шее чешется и тем самым доставляет неудобства, то причинами высыпаний могут быть:
Стоит отметить, что помимо зуда, высыпания на коже в выше перечисленных случаях сопровождаются и другими симптомами, например, повышенной температурой тела и иными характерными признаками для ОРВИ (озноб, общая слабость, светочувствительность и другие), иногда у пациента наблюдаются болезненные ощущениями при пальпации или гиперемия . Крмое того, сыпь достаточно быстро распространяется по всему телу.
Причинами сыпи на лице у ребенка или взрослого человека могут быть:

Многие родители часто задаются вопросом: «Красные щеки у ребенка – что это, норма или симптом какого-то заболевания?». Для начала отметим, что покраснения могут быть вызваны абсолютно безобидными факторами, например, прогулкой на улице в холодную погоду или тем, что малыш во время сна отлежал одну щечку.
Нередки случаи, когда щеки краснеют из-за жара при повышении температуры тела при прорезывании зубов. Однако если у ребенка покраснело не только лицо, но и есть высыпания на других частях тела, то стоит обратиться к врачу, поскольку в таком случае велика вероятность аллергической реакции или диатеза .
Если у ребенка прыщики на теле, не только на лице, то это сигнал к незамедлительному действию, тем более, когда сыпь сопровождается сильным зудом. Когда ребенок чешется, причины могут быть разные, например, аллергия или инфекционные заболевания , которые, во-первых, требуют быстрейшего лечения, а во-вторых, заразны и могут навредить всем членам семьи.
Аллергические высыпания на коже
Индивидуальная непереносимость или аллергия считается одной из основных причин возникновения зудящих высыпаний на коже. Исследователи полагают, что аллергия – это современный «бич» человечества. Поскольку с каждым годом все большее количество людей, а особенно детей, страдают от данного иммунопатологического процесса , при котором наблюдается сверхчувствительная реакция иммунной системы на воздействие какого-то аллергена.

Фото аллергических высыпаний на коже
Аллергическая сыпь является первичной реакцией организма на раздражитель. Она может локализоваться на различных частях тела, однако чаще всего появляется на животе, на лице или на шее, а также на конечностях. Помимо непосредственно высыпаний при аллергии у детей и взрослых могут присутствовать и другие симптомы, например, такие, как насморк и заложенность носа , кашель, ощущение песка в глазах, приступы и бронхоспазмы , головные боли и снижение слуха.
В сложных случаях у человека может развиваться острый коронарный синдром ( и) , а также . Это состояние крайне опасно для человека и по статистике в 20% случаев заканчивается летальным исходом. Как правило, анафилактический шок характерен для индивидуальной непереносимости некоторых видов лекарств.
Аллергия на теле может проявляться в виде крапивницы, экземы (аллергические пятна) , а также контактного дерматита . Для лечения аллергических высыпаний на коже у взрослых и детей важно определить вид аллергена, на который организм так резко реагирует. Среди самых распространенных причин аллергических реакций выделяют:
- бытовая пыль и живущие в ней пылевые клещи;
- пыльца растений;
- продукты питания (мед, орехи, морепродукты, молочные продукты, цитрусовые фрукты, злаковые и бобовые культуры, яйца, кунжутное семя);
- белок, содержащийся в некоторых вакцинах и донорской крови;
- лекарственные препараты, содержащие , салицилаты, сульфаниламиды и некоторые другие соединения;
- укусы насекомых, как правило, ос или пчел;
- животные или насекомые (шерсть собак или кошек, клещи и тараканы);
- косметические средства и декоративная косметика.
Лечение аллергической сыпи на теле у взрослого, как и у ребенка, начинается с диагностики, которая заключается в проведении «кожных» проб. При данной процедуре для выявления причины аллергии используют небольшое количество различных аллергенов, которые вводят интрадермально, т.е. под кожу человеку.

Если по прошествии 30 минут или раньше у пациента на коже будет присутствовать реакция на ту или иную пробу, то можно сделать вывод о том, что при взаимодействии именно с этим аллергеном у человека проявятся симптомы индивидуальной непереносимости.
Важно подчеркнуть, что аллергию нельзя полностью вылечить. К сожалению, в настоящее время есть лекарственные средства, способные облегчить симптомы индивидуальной непереносимости, но нет препаратов, которые раз и навсегда помогут излечить человека от аллергии.
Аллергикам на протяжении всей жизни придется избегать аллергенов, чтобы не чувствовать себя плохо. А если все-таки симптомы аллергии появились, то под рукой в таком случае нужно иметь антигистаминные лекарственные средства, которые помогут снизить выраженность симптомов гиперчувствительности и позволят «выиграть» время, если человеку требуется медицинская помощь.
Кожные заболевания у детей, фото и описание
Уточнив общие моменты, можно переходить к рассмотрению конкретных заболеваний, при которых на теле у ребенка появляются высыпания различного рода. Итак, для начала составим единый список самых широко распространенных недомоганий, для которых характерна сыпь:
- корь;
- импетиго;
- фелиноз;
- краснуха;
- менингококковый сепсис;
- скарлатина;
- ветряная оспа;
- мононуклеоз инфекционный;
- экзантема внезапная;
- везикулярный энтеровирусный;
- эритема инфекционная;
- токсическая эритема;
- иерсиниоз;
- псевдотуберкулез;
- опрелости;
- потница;
- пеленочный дерматит;
- акне новорожденных;
- везикулопустулез;
- аллергия;
- чесотка;
- экзантема инфекционная;
- нарушения работы кровеносной и сосудистой системы;
- укусы насекомых (клопы, блохи, осы, пчелы, комары, мухи).
Инфекционные детские кожные заболевания
Стоит отметить, что в медицине есть условный список шести самых распространенных инфекционных заболеваний, встречающихся у детей и сопровождающихся сыпью. Среди них корь, скарлатина, краснуха, ветряная оспа, инфекционная и внезапная эритема . Кроме того, часто встречаются и такие недомогания, как инфекционный мононуклеоз, менингококковый и импетиго .
Именно об этих болезнях пойдет речь далее. Мы более детально рассмотрим симптомы данных заболеваний, дадим им краткую характеристику и представим фото высыпаний, которыми они сопровождаются с пояснениями. Конечно, это всего лишь справочные сведения, поскольку лечением ребенка должен заниматься врач-педиатр. Однако всем без исключения родителям будет полезно знать хотя бы минимум информации о самых распространенных детских инфекционных болезнях .
Это инфекционное заболевание, возбудителем которого является РНК-вирус , входящий в группу парамиксовирусов , к которым так же относятся, например, и парагрипп . Болезнь отличается высокой степенью восприимчивости. Это означает, что в подавляющем большинстве случаев человек все-таки не сможет избежать болезни и рано или поздно переболеет корью.
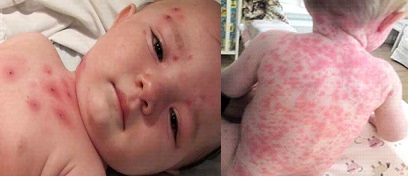
Коревая вирусная экзантема, фото
Передается заболевание воздушно-капельным путем, источник заражения – больной человек, т.е. носитель вируса. Больной считается незаразным только с пятого дня высыпаний.
Группа риска – дети от двух до пяти лет. Важно отметить, что новорожденные малыши практически не подвержены данному заболеванию, в отличие от детей в 2 года, поскольку их организм обладает врожденным иммунитетом , передающимся от матери.
После перенесенной болезни формируется достаточно стойкий иммунитет к вирусу, что, как правило, исключает повторное инфицирование. Однако не редки случаи, когда переболевшие ранее корью люди вновь заболевают. Взрослые люди переносят корь хуже, чем маленькие дети и зачастую болезнь протекает с развитием осложнений. Главным и наиболее эффективным способом профилактики и борьбы с заболеванием считается вакцинация.
Симптомы кори по очередности их возникновения:
- резкий скачок температуры (38-40 С);
- сухой кашель;
- светочувствительность;
- насморк и чихание;
- головные боли;
- коревая энантема;
- коревая экзантема.
Одним из главных признаков заболевания является коревая вирусная экзантема у детей и взрослых, а также энантема . Первым термином в медицине называют сыпь на кожных покровах, а под вторым понимают высыпания на слизистых оболочках. Пик болезни приходится как раз на появление сыпи, которая изначально поражает слизистые оболочки во рту (пятна красного цвета на мягком и твердом небе и белесые пятна на слизистых щек с красной каймой).
Затем пятнисто-папулезные высыпания становятся заметными вдоль линии роста волос на голове и за ушами. Через сутки мелкие красные точки появляются на лице и постепенно покрывают все тело заболевшего корью человека.
Очередность высыпаний при кори такова:
- первый день: слизистые оболочки ротовой полости, а также область головы и за ушами;
- второй день: лицо;
- третий день: туловище;
- четвертый день: конечности.
В процессе заживления коревых высыпаний остаются пигментные пятна, которые, к слову, по прошествии некоторого времени исчезают сами собой. При данном заболевании может наблюдаться умеренный зуд.
Болезнь, причиной которой является вредоносное воздействие на организм человека грамположительных бактерий Streptococcus pyogenes (стрептококки группы А ). Переносчиком заболевания может быть человек, который сам болеет скарлатиной, стрептококковым фарингитом или .

Помимо того, заразиться можно от того, кто недавно переболел сам, но в организме еще присутствуют вредоносные бактерии, которые распространяются воздушно-капельным путем.
Что самое интересно, подхватить скарлатину можно даже от абсолютно здорового человека, на слизистых носоглотки которого посеяны стрептококки группы А . В медицине такое явление получило название «здоровый носитель».
По статистике около 15% населения Земли можно смело причислить к здоровым носителям стрептококков А . При лечении скарлатины используют , которые убивают стрептококковые бактерии. В особо тяжёлых случаях пациентам назначают инфузионную терапию для снижения выраженности симптомов общей интоксикации .
Стоит подчеркнуть, что довольно часто это заболевание путают с гнойной ангиной , которая действительно присутствует, правда только как один из симптомов скарлатины. Ситуация с неправильно поставленным диагнозом в некоторых случаях может быть фатальной. Поскольку особо тяжелые септические случаи скарлатины сопровождаются тяжелым очаговым поражением стрептококковыми бактериями всего организма.
Скарлатиной чаще болеют дети, но и взрослый человек может легко заразиться. Считается, что перенесшие заболевание люди получают пожизненный иммунитет. Однако в медицинской практике немало случаев повторного заражения. Инкубационный период в среднем длится около 2-3 суток.
Микробы начинают размножаться на миндалинах, расположенных в носоглотке и ротовой полости человека, а при попадании в кровь поражают внутренние органы. Первым признаком заболевания считается общая интоксикация организма. У человека может подыматься температура , присутствовать сильные головные боли, общая слабость, тошнота или рвота и другие признаки, характерные для бактериальной инфекции .
Высыпания появляются на второй или третий день течения заболевания. Вскоре после этого можно заметить сыпь на языке, так называемый, «скарлатиновый язык». Заболевание практически всегда проходит в купе с острым тонзиллитом (ангина) . Высыпания при данном заболевании похожи на мелкие розовато-красные точки или прыщики размером в один-два миллиметра. На ощупь высыпания шершавые.
Первоначально появляется сыпь на шее и на лице, как правило, на щеках. У взрослого на щеках причиной высыпаний может быть не только скарлатина, но и другие недомогания. Однако именно при этой болезни из-за множественного скопления прыщиков, щеки окрашиваются в пунцовый оттенок, в то время как носогубной треугольник остается бледного цвета.
Помимо лица, сыпь при скарлатине локализуется главным образом в области паха, внизу живота, на спине, на складках ягодиц, а также по бокам туловища и на сгибах конечностей (в подмышках, под коленками, на локтях). На языке болячки проявляются примерно на 2-4 сутки от начала острой фазы заболевания. Если на сыпь надавить, то она становиться бесцветной, т.е. как бы исчезает.
Обычно высыпания при скарлатине проходят через неделю бесследно. Однако через тех же семь дней на месте сыпи появляется шелушение. На коже ног и рук верхний слой дермы сходит пластинами, а на туловище и лице наблюдается мелкое шелушение. Из-за особенностей локализации сыпи при скарлатине кажется, что на щеках у грудного ребенка или у взрослого человека образуются большие красные пятна.
Правда не единичны случаи, когда заболевание протекает и без появления высыпаний на коже. Важно отметить, что, как правило, сыпи нет при тяжелых формах заболевания: септическая, стертая или токсическая скарлатина. В выше обозначенных формах болезни на первый план выходят другие симптомы, например, так называемое «скарлатиновое» сердце (значительное увеличение размеров органа) при токсической форме или множественное поражение соединительных тканей и внутренних органов при септической скарлатине.
Вирусное заболевание, инкубационный период при котором может продолжаться от 15 до 24 суток. Передается от зараженного человека воздушно-капельным путем. В подавляющем большинстве случаев данная болезнь поражает детей. Причем шансы заразиться в грудном возрасте, как правило, ничтожно малы, в отличие от ребёнка в 2-4 года. Все дело в том, что новорожденным от матери (если та переболела в свое время данным заболеванием) достается врожденный иммунитет.
Ученые относят краснуху к заболеваниям, переболев которыми организм человека получает стойкий иммунитет. Хотя болезнь чаще встречается у детей, взрослые также могут ею заразиться.
Особенно опасна краснуха для женщин во время . Все дело в том, что инфекция может передаться плоду и спровоцировать развитие сложнейших пороков развития (тугоухость, поражение кожи, мозга или глаз ).
К тому же, даже после рождения ребенок продолжает болеть (врожденная краснуха ) и считается переносчиком заболевания. Какого-то конкретного лекарства для лечения краснухи, как и в случае с корью не существует на сегодняшний момент.
Врачи применяют так называемое симптоматическое лечение, т.е. облегчают состояние пациента, пока организм борется с вирусом. Наиболее эффективным средством борьбы с краснухой является вакцинация. Инкубационный период при краснухе может проходить незаметно для человека.
Однако по его завершению появляются такие симптомы, как:
- незначительное повышение температуры тела;
- фарингит;
- головные боли;
- конъюнктивит;
- аденопатия (увеличение лимфатических узлов на шее);
- макулезные высыпания.
При краснухе изначально появляется мелкая пятнистая сыпь на лице, которая быстро распространяется по телу и преобладает в области ягодиц, поясницы, на сгибах рук и ног. Как правило, это происходит в течение 48 часов после начала острой фазы заболевания. Сыпь у ребенка при краснухе в первое время похожа на коревые высыпания. Затем она может напоминать высыпания при скарлатине .
Такая схожесть как самих первоочередных симптомов, так и высыпаний при кори, скарлатине и краснухе может ввести родителей в заблуждение, что скажется на лечении. Поэтому стоит незамедлительно обратиться за медицинской помощью, тем более, если появилась сыпь на лице у месячного ребенка. Ведь только врач сможет правильно поставить диагноз, «вычислив» реальную причину высыпаний.
В среднем кожные высыпания проходят уже на четвертые сутки после появления, не оставляя после себя шелушений или пигментации. Сыпь при краснухе может умеренно зудеть. Бывают также случаи, когда болезнь протекает без появления главного признака – высыпаний.
(более известная в простонародье как ветрянка) – это вирусное заболевание, которое передается воздушно-капельным путем при непосредственном контакте с зараженным человеком. Для данной болезни характерно лихорадочное состояние , а также наличие папуловезикулезной сыпи , которая локализуется обычно на всех участках тела.

Примечательно то, что вирус Varicella Zoster (варицелла-зосте) , вызывающий ветрянку, как правило, в детском возрасте у взрослых провоцирует развитие не менее серьезного недомогания – опоясывающий лишай или .
Группа риска для ветряной оспы – это дети в возрасте от полугода до семи лет. Инкубационный период при ветрянке не превышает обычно трех недель, по статистике в среднем уже через 14 дней болезнь входит в острую фазу.
Сначала у заболевшего человека наблюдается лихорадочное состояние, а через максимум двое суток появляются высыпания. Считается, что дети переносят симптомы заболевания гораздо лучше, чем взрослые.
Это, обусловлено, прежде всего, тем, что у взрослых в подавляющем большинстве случаев болезнь протекает в осложненной форме. Обычно период лихорадочного состояния длится не более пяти дней, а в особо серьезных случаях может достигать десяти суток. Сыпь, как правило, заживает на 6-7 день.
В подавляющем большинстве случаев ветряная оспа проходит без осложнений. Однако есть исключения, когда данное заболевание протекает в более тяжелой форме (гангренозная, буллезная или геморрагическая форма ), тогда неизбежны осложнения в виде лимфаденита, энцефалита, пиодермии или миокарда .
Поскольку для борьбы с ветрянкой нет единого лекарственного средства, данное заболевание лечат симптоматически, т.е. облегчают состояние больного, пока его организм борется с вирусом. При лихорадочном состоянии пациентам показан постельный режим, если наблюдается сильный зуд, то его облегчают при помощи антигистаминных препаратов.
Для более быстрого заживления высыпаний их можно обрабатывать раствором Кастеллани, бриллиантовым зеленым («зеленка») или использовать ультрафиолетовое излучение, которое «подсушит» сыпь и ускорит образование корочек. В настоящее время существует вакцина, которая помогает выработать собственный иммунитет против заболевания.
При ветряной оспе изначально появляется сыпь водянистая пузырьковая в виде розеол . Уже через несколько часов после появления высыпаний, они меняют свой внешний вид и преобразуются в папулы , часть которых перерастет в везикулы , окруженные венчиком гиперемии . На третьи сутки сыпь подсыхает и на ее поверхности образуется темно-красная корочка, которая отпадает сама собой на вторую или третью неделю заболевания.
Примечательно то, что при ветряной оспе характер сыпи полиморфный, поскольку на одном и том же участке кожных покровов могут наблюдаться как высыпания в виде пятен , так и везикулы, папулы и вторичные элементы, т.е. корочки. При данном заболевании может возникать энантема на слизистых оболочках в виде пузырьков, которые превращаются в язвочки и заживают в течение нескольких суток.
Высыпания сопровождаются сильным зудом. Если сыпь не расчесывать, то она пройдет бесследно, т.к. не затрагивает росткового слоя дермы. Однако при повреждении данного слоя (из-за постоянного нарушения целостности поверхности кожи) по причине сильного зуда на месте высыпаний могут оставаться атрофические рубцы.
Возникновение данного заболевания провоцирует вредоносное воздействие на организм человека парвовируса В19 . Эритема передается воздушно-капельным путем, кроме того риск заражения данным заболеванием велик при пересадке органов от заражённого донора или при переливании крови.

Стоит отметить, что инфекционная эритема относится к группе малоизученных заболеваний. Считается, что особенно остро ее переносят люди, склонные к аллергии .
Кроме того, эритема часто возникает на фоне таких заболеваний, как , или туляремия . Существует несколько основных форм заболевания:
- внезапная экзантема , детская розеола или «шестая» болезнь считается наиболее легкой формой эритемы, причиной которой является вирус герпеса человека;
- эритема Чамера , болезнь для которой помимо высыпаний на лице характерна припухлость суставов;
- эритема Розенберга характеризуется острым началом с лихорадкой и симптомами общей интоксикации организма, как при , например. При данной форме заболевания появляется обильная макулопапулезная сыпь преимущественно на конечностях (разгибательные поверхности рук и ног), на ягодицах, а также в области крупных суставов;
- – это разновидность болезни, которая сопровождает туберкулез или ревматизм , высыпания при ней локализуются на предплечьях, на голенях, чуть реже на стопах и бедрах;
- экссудативная эритема сопровождается появлением папул, пятен , а также пузырчатой сыпи с прозрачной жидкостью внутри на конечностях и туловище. После того, как высыпания сходят, на их месте образуются ссадины, а затем корки. При осложненной экссудативной эритеме (синдром Стивенса-Джонсона ) помимо кожных высыпаний на гениталиях и в области ануса, в носоглотке, во рту и на языке развиваются эрозивные язвочки.
Инкубационный период при инфекционной эритеме может продолжаться до двух недель. Первыми появляются симптомы общей интоксикации организма. Больной человек может жаловаться на кашель, понос, головные боли и тошноту , а также насморк и болевые ощущения в горле. Как правило, повышается температура тела и может быть лихорадка.
Примечательно то, что данное состояние может продлиться достаточно долго, ведь инкубационный период инфекционной эритемы может достигать нескольких недель. Поэтому данное заболевание часто путают с ОРВИ или простудой . Когда обычные методы лечения не приносят желаемого облегчения, и к тому же на теле выступила сыпь – это говорит о развитии болезни совсем другого рода, нежели острые респираторные вирусные заболевания.
О том, как лечить вирусную эритему, лучше спросить врача. Хотя известно, что для данного заболевания нет определенного лекарственного средства. Специалисты используют симптоматическое лечение. Изначально при инфекционной эритеме высыпания локализуются на лице, а именно на щеках и напоминают по своей форме бабочку. Максимум через пять дней сыпь будет занимать поверхность рук, ног, всего туловища и ягодиц.
Обычно высыпания не образуются на кистях рук и стопах. Сперва на коже образуются отдельные узелки и красные пятна, которые постепенно сливаются между собой. Со временем сыпь приобретает округлую форму, с более светлой серединой и четко выраженными краями.
Это заболевание относится к группе острых вирусных болезней, для которых помимо всего прочего характерно изменение состава крови и поражение лимфатических узлов селезенки и печени . Заразиться мононуклеозом можно от болеющего человека, а также от так называемого вирусоносителя, т.е. человека, в организме которого «дремлет» вирус, но он сам пока не болеет.

Часто данное недомогание называют «болезнь поцелуев». Это указывает на способ распространения мононуклеоза – воздушно-капельный.
Чаще всего вирус передается со слюной при поцелуях или при совместном использовании с зараженным человеком постельного белья, посуды или предметов личной гигиены.
Обычно болеют мононуклеозом дети и молодые люди.
Различают острую и хроническую форму недомогания. Для диагностики мононуклеоза используют анализ крови, в котором могут присутствовать антитела к вирусу или атипичные мононуклеары .
Как правило, инкубационный период заболевания не превышает 21 дня, в среднем первые признаки мононуклеоза проявляются уже через неделю после заражения.
К основным симптомам вируса относятся:
- общая слабость организма;
- головокружение;
- головные боли;
- катаральный трахеит;
- ломота в мышцах;
- повышенная температура тела;
- ангина;
- воспаление лимфатических узлов;
- увеличение размера селезенки и печени;
- высыпания на коже (например, герпес первого типа).
Сыпь при мононуклеозе появляется обычно с первыми признаками заболевания и выглядит как небольшие по размеру красные пятна. В некоторых случаях помимо пятен на коже могут присутствовать розеолезные высыпания. При мононуклеозе высыпания, как правило, не зудят. После заживления сыпь проходит бесследно. Помимо кожных высыпаний при инфекционном мононуклеозе могут появляться белые пятна на гортани.
Менингококковая инфекция
Менингококковая инфекция – это заболевание, причиной которого является вредоносное воздействие на организм человека бактерий менингококка . Заболевание может протекать бессимптомно, а может выражаться в назофарингите (воспаление слизистых носоглотки) или гнойном . Помимо того, есть опасность поражения различных внутренних органов, в результате менингококкемии или менингоэнцефалита .

Возбудителем заболевания является грамотрицательный менингококк вида Neisseria meningitides, который передается воздушно-капельным путем от зараженного человека.
Инфекция проникает через слизистые оболочки верхних дыхательных путей. Это означает, что человек просто вдыхает менингококк носом и автоматически становится переносчиком заболевания.
Примечательно то, что при высокой степени иммунной защиты никаких изменений может не происходить, организм сам победит инфекцию. Однако маленькие дети, чья иммунная система, впрочем, как и весь организм в целом еще слишком слабы или люди пожилого возраста могут сразу же почувствовать признаки назофарингита .
Если бактериям менингококка удается проникнуть в кровь, то неизбежны более тяжелые последствия заболевания. В таких случаях может развиваться менингококковый сепсис. Кроме того, бактерии разносятся с кровотоком и попадают в почки и надпочечники , а также поражают легкие и кожные покровы. Менингококк без соответствующего лечения способен проникать через гематоэнцефалический барьер и разрушать головной мозг .
Симптомы такой формы менингококка как назофарингит схожи с началом течения ОРВИ . У больного человека резко повышается температура тела, он страдает от сильных головных болей, горло болит, нос заложен , при глотании также присутствуют болевые ощущения. На фоне общей интоксикации в зеве появляется гиперемия .
Менингококковый сепсис начинается с резкого скачка температуры вплоть до 41 С. При этом человек крайне плохо себя чувствует, наблюдаются симптомы общей интоксикации организма. Маленьких детей может рвать, а у грудничков наблюдаются судороги. Розеолезно-папулезная или розеолезная сыпь появляется примерно на вторые сутки.
При надавливании высыпания исчезают. Через несколько часов проявляются и геморрагические элементы сыпи (синюшные багрово-красного цвета), возвышающиеся над поверхностью кожных покровов. Локализуется сыпь в области ягодиц, на бедрах, а также на голенях и на пятках. Если сыпь появляется в первые часы заболевания не в нижней, а в верхней части туловища и на лице, то это сигнализирует о возможном неблагоприятном прогнозе течения заболевания ( ушных раковин, пальцев, кистей).
При молниеносной или гипртоксической форме менингококкового сепсиса на фоне стремительного развития заболевания появляется геморрагическая сыпь , которая прямо на глазах сливается в обширные по размерам образования, напоминающие по своему внешнему виду трупные пятна . Без оперативного лечения такая форма болезни приводит к инфекционно-токсическому шоку , который не совместим с жизнью.
При менингите температура тела также резко повышается, чувствуется озноб. Больного мучают сильные головные боли, которые усиливаются при любом движении головы, он не переносит звуковые или световые раздражители. Для данного заболевания характерна рвота , а у детей младшего возраста развиваются судороги. К тому же дети могут принимать при менингите специфическую позу «легавой собаки», когда ребенок лежит на боку, его головка сильно запрокинута назад, ноги подогнуты, а руки приведены к туловищу.
Сыпь при менингите (красно-фиолетового или красного оттенка) появляется, как правило, уже в первые сутки острой фазы заболевания. Локализуются высыпания на конечностях, а также по бокам. Считается, что чем больше площадь распространения высыпаний и чем ярче их цвет, тем серьезнее состояние пациента.
Причиной данного гнойничкового заболевания являются стрептококки (гемолитический стрептококк) и стафилококки (Золотистый стафилококк) , а также их сочетания. Возбудители импетиго проникают в волосяные фолликулы, вызывая образование пустулезной сыпи, на месте которой появляются гнойники.

От данного заболевания, как правило, страдают дети, люди, часто посещающие места общего пользования, а также те, кто недавно перенес тяжелые дерматологические или инфекционные заболевания .
Вредоносные микроорганизмы проникают в организм человека через микротрещины в кожных покровах, а также через ссадины и посредствам укусов насекомых. При импетиго высыпания локализуются на лице, а именно около рта, в носогубном треугольнике или на подбородке.
Выделяют следующие формы заболевания:
- стрептодермия или стрептококковый импетиго , например, лишай , при котором появляются сухие пятна на коже с красным ободком или опрелости;
- кольцевидное импетиго поражает голени, кисти рук, а также стопы ног;
- буллезное импетиго , при котором на коже появляются пузырьки с жидкостью (со следами крови);
- остиофолликулит – это разновидность заболевания, причиной которого является Золотистый стафилококк , высыпания при таком импетиго локализуются в области бедер, шеи, предплечий и лица;
- щелевидное импетиго – это заболевание, при котором в уголках рта, у крыльев носа, а также у глазных щелей могут образовываться линейные трещины;
- герпетиформная разновидность импетиго отличается наличием сыпи в подмышках, под грудью, а также в паховой области.
Лечение импетиго зависит в первую очередь от вида заболевания. Если болезнь вызвана вредоносными бактериями, то назначают антибиотики. Больной человек должен иметь индивидуальные средства личной гигиены, чтобы не заразить окружающих. Высыпания можно обрабатывать или биомициновой мазью .
Важно помнить, что наличие любых высыпаний на теле у человека, а особенно это касается детей, является поводом для обращения к врачу. В случае, когда сыпь покрывает за считанные часы всю поверхность тела, сопровождается лихорадочным состоянием , а температура подымается выше 39 С, при этом присутствуют такие симптомы, как сильная головная боль, рвота и спутанность сознания, затрудненное дыхание, отеки , то следует немедленно вызвать скорую медицинскую помощь.
Во избежание более серьезных осложнений не стоит травмировать участки тела с высыпаниями, например, вскрывать пузырьки или расчесывать сыпь. Как предостерегают многие специалисты, в том числе известный педиатр доктор Комаровский, не стоит заниматься самолечением и тем более откладывать вызов врача, чтобы проверить эффективность народных методов лечения.
Каждая мама рано или поздно задается вопросом: если появилась сыпь на теле у ребенка, что делать? Иногда высыпания представляют собой реакцию на физиологические перемены в детском организме, не несущие опасности, но также существуют патологические причины сыпи, которые требуют незамедлительных действий для их устранения.
Некоторые родители просто оставляют это без внимания, особенно если сыпь на теле у ребенка без температуры, а некоторые начинают давать различные лекарства без консультации с врачом. И в первом, и во втором случае допускается ошибка, ведь при некоторых заболеваниях очень важно скорейшее выявление причины сыпи и назначение соответствующего лечения.
Как может выглядеть сыпь
Не всегда появляется сыпь у ребенка по всему телу, очень часто она бывает на ограниченном участке. Формируется как симметрично, так и асимметрично, приобретая всевозможные формы:
- Пятна - ограниченный участок кожи другого цвета (бывает белым, красным, розовым и др.). Как правило, пятна не выступают над поверхностью кожи.
- Пузыри и везикулы - мелкие или крупные образования с жидкостью внутри.
- Папулы - образования над поверхностью кожи без полости внутри. Можно хорошо прощупать.
- Пустула - полость с гноем внутри.
- Бляшка - образование, имеющее большую площадь и приподнятое над кожей.
- Бугорки - образования, которые не имеют полости и хорошо ощущаются при пальпации.
Цвет сыпи также может быть разным - от бледно-розового до багряного. Фото у ребенка представлено ниже.
Каждый вид сыпи может говорить о совершенно разных причинах, поэтому для постановки диагноза очень важно определение места высыпания и его вид.
Причины
Если появилась сыпь на теле у ребенка, причины этого состояния очень разнообразны, но все же их можно разделить на основные категории:
Симптоматика сыпи достаточно многогранна. Она зависит от того, какая причина ей поспособствовала. Далее разберем, какие патологии могут вызывать сыпь, и какими признаками они сопровождаются.
Неинфекционные заболевания. Акне новорожденных
Примерно у 20-30 % младенцев появляется так называемое акне новорожденных, характеризующееся появлением сыпи на теле у ребенка без температуры. Основной локацией является лицо и волосистая часть головы, шея. Сыпь в данном случае имеет вид папул и пустул. Происходит по причине того, что материнские гормоны влияют на работу детских сальных желез. Особого ухода не требует, за исключением увлажнения и тщательной гигиены. Проходит, как правило, сама в течение 6 первых месяцев жизни малыша.
Потница
Сыпь, которая встречается у новорожденных детей в теплое время года или при сильном укутывании в одежду. Причиной является затруднение выхода пота и повышенная влажность при укутывании. Часто возникает в местах опрелостей. При такой сыпи редко бывают воспаления, но она вызывает дискомфорт, так как может сильно чесаться. Проходит при правильном уходе довольно быстро.
Атопический дерматит
Это заболевание, с которым сталкивается большое количество мам уже в течение первых дней жизни малыша. Дерматит имеет генетическую предрасположенность и аллергическую природу. Характеризуется появлением красных зудящих пятен и сухости кожи. Высыпания могут охватывать как небольшой участок - при легкой форме, так и распространяться на большом участке тела. В некоторых случаях при обширном наличии сыпи у ребенка по всему телу появляются следы от расчесывания, так как возникает нестерпимый зуд. Вследствие этого к дерматиту иногда присоединяется вторичная инфекция.

Так как дерматит имеет несколько стадий развития, то и вариантов сыпи при данном заболевании тоже много. Это могут быть пятна, папулы, везикулы, бляшки, корки. Иногда при несвоевременном лечении на коже после высыпаний остаются рубцы и пигментные пятна.
Сыпь при прорезывании зубов
Иногда малыша во время прорезывания зубов беспокоит сыпь, располагающаяся в области рта. Представляет собой небольшие прыщики, которые появляются в связи с повышенным слюноотделением, а затем и трением этой области. Такая сыпь не оставляет после себя никаких последствий и, как правило, проходит самостоятельно. Чтобы процесс заживления проходил быстрее, можно аккуратно протирать область рта от слюней и не допускать, чтобы ребенок облизывал грязные руки, так как появится вероятность занесения инфекции.
Аллергическая сыпь у детей
Если родители заметили появление сыпи на теле у ребенка без температуры, скорее всего это аллергическая реакция. В наше время людей окружает огромное количество всевозможных аллергенов. Дети наиболее восприимчивы к ним, поэтому при первых проявлениях нужно выявить причину и избавиться от раздражителя. Аллергическая реакция бывает таких типов:
- Пищевая. Когда ребенок съедает продукт, который для него является аллергеном. Проявляется примерно в течение 24 часов. Сыпь в данном случае бывает на лице, животе, руках и ногах ребенка.
- Бытовая. В этом случае аллерген может быть получен из порошка для стирки, хлорированной воды в бассейне, нового шампуня и многих других бытовых средств.

Аллергическая сыпь имеет вид красных пятен на теле ребенка, но иногда появляются бляшки и расчесы, так как при таких высыпаниях очень беспокоит кожный зуд. Одним из видов сыпи в данном случае является крапивница - розовые или красные волдыри, которые очень сильно зудят. При расчесывании они увеличиваются в размерах и могут сливаться друг с другом, образуя большие площади поражения. К симптомам, помимо сыпи, могут относиться раздражительность, капризность, насморк и кашель.
У новорожденных детей аллерген может попадать в организм с молоком мамы. Кормящей женщине нужно как можно скорее пересмотреть свой рацион. А также бывают случаи, когда аллергию провоцирует питание будущей мамы во время беременности. Иногда возникает сыпь у ребенка по всему телу. Но после избавления от аллергена высыпания очень быстро проходят. Фото аллергической сыпи на теле у ребенка представлено выше.
Укусы насекомых
После укусов насекомых - очень распространенное явление, особенно в летнее время. Многих родителей пугают красные пятна, которые могут быть большими и проступать над кожей. Но они, как правило, кроме зуда никаких сторонних симптомов и последствий не имеют. Но исключением являются аллергические последствия на слюну и яд некоторых насекомых. В этом случае очень важно при первых признаках аллергии дать антигистаминное средство. Еще одним опасным явлением при укусе являются болезни инфекционного типа, переносчиками которых являются некоторые насекомые.
Сыпь инфекционного типа у детей
Появление сыпи у ребенка по всему телу очень часто возникает по причине инфекционных заболеваний. Некоторые из них распространены именно в детском возрасте, потому что после того, как ребенок переболеет, у него вырабатывается стопроцентный иммунитет. Очень редко возникают случаи повторного заражения. Если высыпания появились по причине инфекции, то симптомами будут температура и мелкая сыпь на теле ребенка, также сюда добавляются озноб, кашель, насморк, отсутствие аппетита, общее недомогание.

В детском возрасте наиболее распространенными заболеваниями, сопровождающимися сыпью, являются следующие:
- Ветряная оспа (ветрянка). Это заболевание очень заразно, легко передается воздушно-капельным путем. Инкубационный период длится 2-3 недели. Общее недомогание, сопровождаемое умеренным повышением температуры, иногда небольшой болью в животе, возникает за 1-2 дня до начала высыпаний. Затем появляется мелкая сыпь на теле у ребенка, которая располагается хаотично, не затрагивая только ступни и ладони. Сначала это выглядит как красное пятнышко, которое в кратчайшие сроки превращается в папулу, а та, в свою очередь, в везикулу с заразной жидкостью внутри. На месте ее прорыва естественным или механическим (во время расчесывания) путем образуется корочка. Высыпания сопровождаются зудом, но расчесывать их нельзя, так как можно разнести инфекцию еще больше. Ветрянка характерна тем, что во время болезни бывает несколько подсыпаний, которые полностью покрываются корочкой. Затем они полностью сходят, оставляя небольшие шрамы, которые через некоторое время исчезают. Происходит это примерно на десятый день с момента начала высыпаний. Во время заболевания не рекомендуется посещать общественные места. После выздоровления у ребенка вырабатывается пожизненный иммунитет к ветряной оспе. Повторное заражение бывает только по причине сниженного иммунитета и в условиях стресса.
- Корь. Очень заразное инфекционное заболевание, передающееся воздушно-капельным путем. В наше время корь проявляется редко, в основном в виде коротких вспышек в отдельных регионах. Скрытая форма болезни длится примерно 2-4 недели, затем примерно в течение четырех дней начинают проявляться первые признаки болезни, которые очень легко спутать с простудой или нарушением пищеварения: кашель, насморк, жидкий стул, повышенная температура, которая может подниматься до 40 градусов. После этого периода начинаются высыпания, которые имеют цикличность. Сначала на внутренней стороне появляются белые пятна, которые похожи на манную кашу. Эти пятна являются очень важным симптомом кори. Затем высыпания появляются на лице и шее, спускаются на грудь, плечи, живот и спину, а после появляется сыпь на теле у ребенка на ногах и руках. На четвертый день первичные признаки начинают отступать, а сыпь идет на спад. На месте пятен кожа становится бурой, затем начинает шелушиться и через 7-14 дней очищается. Во время кори места высыпаний могут немного зудеть, иногда появляются маленькие синячки. Иногда отдельные пятна могут сливаться в сплошную поверхность. Стоит отметить, что некоторые проявления кори могут возникать в течение 10 дней после введения живой вакцины против кори.
- Краснуха - заразное вирусное заболевание, передающееся воздушно-капельным путем. Инкубационный период может длиться до трех недель. В конце этого периода может возникнуть небольшое повышение температуры, общее недомогание, боль в суставах, воспаляются шейные лимфатические узлы. Затем появляется мелкая сыпь на теле у ребенка. Начинается на лбу и щеках, расползается по всему телу. Излюбленными местами, характеризующими краснуху, являются области вокруг суставов, колени, локти и ягодицы. Сыпь при этом заболевании не затрагивает ступни и ладони ребенка. Примерно через четыре дня высыпания прекращаются, а через неделю от них не остается и следа.
- Розеола - заразное заболевание, с которым может столкнуться каждый грудной ребенок. Первыми признаками будут являться повышение температуры, воспаленное горло и увеличенные лимфоузлы. Затем появляется мелкая сыпь на теле у ребенка, похожая на высыпания при краснухе.

- Скарлатина - инфекционное заболевание, возбудителем которого является стрептококк. Передается воздушно-капельным путем, прививок против этого заболевания нет. Скрытая фаза длится примерно неделю. Затем появляется повышенная температура (до 38-40 градусов), увеличиваются лимфатические узлы и проявляются симптомы ангины. Язык при этом покрывается белым налетом. Очищаясь, становится ярко-малинового цвета с выраженными сосочками. Через 1-2 дня начинается сыпь, которая вначале поражает лицо, затем шею и все остальное. Больше всего высыпаний в паху, в локтевых сгибах, на внутренней стороне рук и ног, в области сгибов. Сначала сыпь имеет яркий цвет, но по мере уменьшения пятна начинают бледнеть. Ярким признаком скарлатины является бледный носогубный треугольник на фоне ярко-красных щек. Это происходит в связи с тем, что сыпь не затрагивает эту область, и кожа в этом месте не краснеет. Через 4-7 дней высыпания проходят, но оставляют после себя шелушения. Ангину приходится лечить еще некоторое время.
- Инфекционный мононуклеоз - инфекция, принадлежащая к герпес-вирусам и не являющаяся слишком заразной. Характерными признаками мононуклеоза являются воспаление лимфатических узлов, увеличение селезенки и печени, ломота в теле, миндалины, покрытые налетом, повышенная температура. Сыпь при данном заболевании возникает очень редко. Если все же высыпания появились, они выглядят как мелкая розовая сыпь, которая не зудит и проходит бесследно в течение нескольких дней.
- Менингококковая инфекция. Это очень опасное заболевание, которое требует незамедлительных лечебных действий, так как промедление чревато смертью больного. Менингококк - это бактерия, живущая в носоглотке у 5-10 % людей и не вызывающая беспокойств. По причине вирусных инфекций или снижения иммунитета может начаться активная фаза роста бактерии, приводящая к опасным последствиям. Передается воздушным путем. При попадании в кровь пробирается в мозг, вызывая менингит. В этом случае сыпи не наблюдается. Основными симптомами являются повышенная температура, сонливость, рвота, жидкий стул, твердость затылочных мышц, спутанность сознания, ребенок не может дотянуться подбородком до грудной клетки. Симптомы развиваются очень быстро. Также менингококк может вызвать сепсис. Это очень опасно! Температура может подниматься до 41 градуса и сопровождаться неукротимой рвотой. В течение нескольких часов появляется сыпь, которая имеет неровную звездчатую форму и яркий багровый или синюшний цвет, зуд не присутствует. Отдельные высыпания могут сливаться в одно большое темно-багровое пятно. На ступнях и ладонях такое слияние образует "носочки" и "перчатки". В таких случаях кожа в этих местах может отмирать. Иногда менингит и сепсис протекают одновременно. Менингококковая инфекция смертельно опасна! При первых симптомах нужно незамедлительно ехать в инфекционную больницу. При данном заболевании дорога каждая секунда. До приезда скорой помощи нужно уложить ребенка на пол, приподняв ноги, при потере сознания - уложить набок, не давать пить и есть.

- Чесотка. Данное заболевание вызывается чесоточным клещом. Сыпь локализуется между пальцами, в паховой области, на запястьях, ногах, попе и везде, где тонкая кожа. Высыпания сопровождаются сильным зудом, который возникает во время прохождения клеща под кожей ребенка. Чесотка очень заразна.
Отличие инфекционной сыпи от неинфекционной
Инфекционная сыпь обязательно сопровождается дополнительными симптомами, тогда как неинфекционная протекает практически без сторонних проявлений. Так, с температурой всегда будет говорить об инфекционном характере заболевания. Высыпания без сторонних симптомов не несут серьезной опасности. Фото сыпи на теле у ребенка (без температуры заболевание не так опасно) - не очень приятное зрелище.
Зуд без сыпи
Иногда родителей настораживает ситуация, при которой ребенок чешется, но внешних причин заметить не удается. Зуд тела у ребенка без сыпи может быть по нескольким причинам, но окончательный вывод можно сделать только лишь после приема у врача и прохождения определенных анализов:
Сыпь - это не самостоятельное заболевание, а симптом. Поэтому в первую очередь нужно найти причину высыпаний. Не рекомендуется заниматься самолечением даже в ситуациях, когда родители уверены, что знают причину. В любом случае стоит обратиться к врачу. Терапия будет зависеть от диагноза и состояния больного ребенка:
- При подтверждении аллергической реакции необходимо исключить контакт с аллергеном и принять антигистаминные препараты.
- При ветряной оспе лечение будет направлено на снятие симптоматики - назначаются жаропонижающие препараты и антигистамины, помогающие снять зуд. Высыпания можно прижигать зеленкой. Купать ребенка разрешается, но только аккуратно поливая водой.

- При кори и краснухе также лечение направлено на снятие симптомов - жаропонижающее средство при высокой температуре, лекарство от кашля и насморка, обильное питье.
- При мононуклеозе назначают антигистаминные препараты, жаропонижающие и желчегонные средства, витамины и иммуномодуляторы.
- Скарлатина - бактериальная инфекция, которая лечится антибиотиками группы пенициллинов. Также рекомендуется обильное питье, постельный режим и препараты для снятия симптоматики.
- Менингококковая инфекция - самая опасная инфекция бактериального типа, при которой существует большой риск летального исхода. При малейших симптомах следует незамедлительно вызывать скорую помощь. Лечение является только стационарным, в домашних условиях невозможно снять симптомы. Для лечения будут использованы антибиотики, противосудорожная терапия, сердечно-сосудистые средства, введение солевых растворов и др.
Профилактикой заболеваний инфекционного типа является вакцинация. Категорически запрещается сдирать высыпания, выдавливать их и расчесывать.
Опасные симптомы
Есть некоторые симптомы, которые сопровождают сыпь, и при которых нужно, не откладывая, вызывать скорую помощь:
- Сыпь покрывает всю площадь тела.
- Присутствует нестерпимый зуд.
- Присутствует лихорадка.
- Сопровождается отеками, рвотой, потерей сознания и тошнотой.
- Самый опасный признак - если сыпь имеет вид звездчатых кровоизлияний.

Заключение
В большинстве случаев сыпь не несет серьезной угрозы. Но стоит помнить о тяжелых заболеваниях, которые она может сопровождать. Поэтому, если появилась сыпь на теле у ребенка с температурой и другими симптомами, необходимо обращаться как можно скорее к врачу.
Сыпь и покраснения на коже – одна из самых распространенных реакций детской иммунной системы на раздражители. Поводов для проявления подобных симптомов множество, начиная от инфекционных заболеваний или аллергии, вплоть до механических повреждений эпидермиса. Понять, что стало причиной проблемы в каждом конкретном случае, можно по виду и локализации отметин. От каких кожных реакций дети страдают чаще всего?
Виды сыпи на теле у ребенка с фото и пояснениями
 В зависимости от природы фактора, спровоцировавшего их появление, отметины на коже малыша могут выглядеть по-разному. Это хорошо заметно даже по фото. При различных обстоятельствах сыпь у детей принимает один из следующих видов:
В зависимости от природы фактора, спровоцировавшего их появление, отметины на коже малыша могут выглядеть по-разному. Это хорошо заметно даже по фото. При различных обстоятельствах сыпь у детей принимает один из следующих видов:
| Тип отметин | Особенности | Вероятная причина появления |
| Пятна | Не выступающие над поверхностью кожи участки эпидермиса с нарушенной пигментацией (часто – бесцветные) | Сифилитическая розеола, дерматит, витилиго, брюшной и сыпной тиф |
| Везикулы (пузырьки) | Заполненные жидкостью полости округлой формы до 5 мм в диаметре | Герпес, экзема, аллергический дерматит, опоясывающий лишай, ветряная оспа (рекомендуем прочитать: ) |
| Пустулы (гнойнички) | Мелкие пузырьки, имеющие четкие границы и заполненные гнойным содержимым | Фолликулит, фурункулез, импетиго, пиодермия, угри |
| Папулы (узелки и узлы) | Ярко окрашенные уплотнения до 3 см или 10 см в диаметре соответственно | Псориаз, красный плоский лишай, атопический дерматит, экзема |
| Волдыри | Бесполостные элементы округлой формы, самостоятельно проходящие через несколько часов после появления | Контактная аллергия, механические повреждения эпидермиса |
| Эритема | Яркие красные, имеющие резкие границы пятна, чуть возвышающиеся над поверхностью кожи | Пищевые и медикаментозные аллергии, рожистое воспаление, облучение ультрафиолетом (подробнее в статье: ) |
| Пурпура | Мелкоточечные либо масштабные (вплоть до формирования синяков) кровоизлияния | Гемофилия, капилляротоксикоз, лейкоз, болезнь Верльгофа, цинга |

 Говоря о реакциях, свойственных новорожденным, стоит отдельной строкой упомянуть о потнице. Это специфические высыпания в виде пятен, везикул и реже пустул, возникающие в результате опрелостей и локализующиеся преимущественно под волосами на затылке, а также на прочих участках головы и тела, где потоотделение затруднено. Время от времени потница от жары появляется даже у здоровых младенцев. В этом ее основное отличие от крапивницы и прочих типов высыпаний, характерных для новорожденных.
Говоря о реакциях, свойственных новорожденным, стоит отдельной строкой упомянуть о потнице. Это специфические высыпания в виде пятен, везикул и реже пустул, возникающие в результате опрелостей и локализующиеся преимущественно под волосами на затылке, а также на прочих участках головы и тела, где потоотделение затруднено. Время от времени потница от жары появляется даже у здоровых младенцев. В этом ее основное отличие от крапивницы и прочих типов высыпаний, характерных для новорожденных.
Особенности сыпи при аллергии

Эта статья рассказывает о типовых способах решения Ваших вопросов, но каждый случай уникален! Если Вы хотите узнать у меня, как решить именно Вашу проблему - задайте свой вопрос. Это быстро и бесплатно !
Сложнее всего идентифицировать высыпания, спровоцированные аллергической реакцией. В зависимости от типа раздражителя (пищевой, контактный, медикаментозный, бытовой и т. д.), отметины на коже малыша могут принимать всевозможные виды и менять локализацию. Как же выявить болезнь?
Аллергия – одна из самых распространенных причин, по которым может возникнуть сыпь у ребенка годовалого или младшего возраста. Именно поэтому, когда речь идет о новорожденном, этот диагноз следует подозревать в первую очередь. Чтобы подтвердить или опровергнуть свои опасения насчет вероятной аллергии у малыша, его родителям предстоит ответить себе на следующие вопросы:

Облегчит диагностику проблемы и знание того, какие именно формы может принимать болезнь у ребенка. Как правило, детская аллергия протекает по одному из 2 сценариев:
- Крапивница (рекомендуем прочитать: ). Высыпания принимают вид волдырей, расцветка которых может варьироваться от бледно-розового до ярко-красного. Визуальный эффект схож с тем, что бывает после ожога крапивой, отсюда и название болезни. Среди характерных симптомов недуга следует выделить отечность и выраженный зуд кожи. Проходит сыпь при крапивнице внезапно, так же как и появляется.
- Атопический дерматит (рекомендуем прочитать: ). Альтернативные названия – детская экзема, диатез, нейродермит. При аллергии такого типа сыпь на теле ребенка четко локализуется. Чаще всего отметины появляются на локтях, шее и голове (как на лице, так и под волосами), чуть реже – на ногах, под коленками. Побочные симптомы – покраснение и шелушение кожи. Иногда поверх высыпаний образуются характерные мокнущие корки.
Инфекционная и неинфекционная сыпь
Уметь определять аллергию по реакциям эпидермиса очень важно. Для этого пригодится и знание того, как в принципе различить сыпь инфекционного и неинфекционного происхождения.
Определить характер сопровождающегося кожными реакциями заболевания можно по нескольким побочным признакам. Для вирусных, бактериальных и грибковых инфекций это:
- наличие у пациента симптомов интоксикации;
- цикличность течения болезни;
- данные о том, что случай не единичен (кто-то в окружении больного страдает от похожих симптомов).
Важно учитывать и специфические признаки каждого из таких заболеваний. В таблице ниже с соответствующими пояснениями перечислены наиболее распространенные у детей бактериальные и вирусные инфекции, вызывающие сыпь:
| Заболевание | Тип возбудителя | Характер сыпи | Прочие симптомы |
| Менингококковая инфекция (рекомендуем прочитать: ) | Бактерия | Фиолетовые и красные пятна, локализующиеся преимущественно в нижней части туловища и на ногах | Повышенная температура, тошнота и рвота, резкая возбудимость или, напротив, апатичность |
| Скарлатина | Высыпания в виде мелких точек, появляющиеся в верхней части туловища (на груди и плечах) и распространяющиеся по всему телу, голове под волосами и лицу, за исключением носогубного треугольника | Повышенная температура, увеличение миндалин, труднопереносимая боль в горле | |
| Краснуха | Вирус | Розовые пятна округлой формы диаметром до 5 мм, локализующиеся преимущественно на руках, ногах и туловище (плечах, грудине) | Повышенная температура, увеличение лимфоузлов |
| Корь (рекомендуем прочитать: ) | Ярко-розовые крупные пятна, имеющие тенденцию к слиянию | Повышенная температура, утрата аппетита, насморк, кашель, конъюнктивит | |
| Детская розеола | Мелкоточечные высыпания розового цвета, образующиеся на спине и постепенно распространяющиеся на грудь, живот, плечи и руки | Резко повышающаяся до 39-40 градусов температура, постепенно приходящая в норму | |
| Ветряная оспа | Постепенно меняющие вид пупырышки: от везикулярных пузырьков до волдырей, со временем прорывающихся и преобразующихся в сухие отметины | Повышенная температура |
 Что касается причин неинфекционной природы, то появление папулезных и другого типа высыпаний на коже обычно провоцируется механическими повреждениями эпидермиса, например, ожогами, укусами насекомых и собственно аллергией. Реже симптом выступает одним из побочных, нехарактерных проявлений какого-либо заболевания. Например, при артрите или ревматизме мелкоточечная сыпь может образовываться на участках тела с проблемными суставами. Если же ребенок покрылся пурпурой, вероятно, он страдает проблемами с кровеносной системой (геморрагическим васкулитом, гемофилией) и т. д.
Что касается причин неинфекционной природы, то появление папулезных и другого типа высыпаний на коже обычно провоцируется механическими повреждениями эпидермиса, например, ожогами, укусами насекомых и собственно аллергией. Реже симптом выступает одним из побочных, нехарактерных проявлений какого-либо заболевания. Например, при артрите или ревматизме мелкоточечная сыпь может образовываться на участках тела с проблемными суставами. Если же ребенок покрылся пурпурой, вероятно, он страдает проблемами с кровеносной системой (геморрагическим васкулитом, гемофилией) и т. д.
У детей примерно месячного возраста, не способных к самостоятельному перемещению, покраснение кожи, сопровождающееся образованием везикулярной или папулезной сыпи, свидетельствует о пеленочном дерматите. Это заболевание не опасно и довольно распространено. В первые годы жизни от него страдает примерно 60% малышей. Лечить пеленочный дерматит легко: достаточно регулярно купать ребенка и вовремя менять испачканные им пеленки, чтобы сыпь прошла сама по себе.
Сыпь сопровождается температурой
Обычно гипертермия – самый верный признак инфекционного заражения. Этот симптом входит в группу так называемых признаков интоксикации. В ряде индивидуальных случаев повышением температуры тела и появлением мелкой сыпи сопровождаются и заболевания иной, неинфекционной природы. Кроме того, иногда подобные симптомы возникают при аллергии; чуть реже – при термических ожогах и укусах ядовитых насекомых.
Сыпь с зудом и без
Вопреки расхожему мнению, не всякие высыпания на коже зудят, поэтому данный симптом может оказаться очень важным при диагностике заболевания. Для каких недугов он характерен? Наиболее распространенными причинами появления зудящей сыпи считаются:

Локализация на разных частях тела
При большинстве сопровождающихся сыпью заболеваний пораженные участки кожи имеют четкие границы. Определение локализации высыпаний – важный элемент диагностики недуга. Даже если на поздних стадиях болезни отметинами покрыто все тело ребенка, информация о том, откуда началось их распространение, без сомнения, поможет определить причину проблемы.
На спине
 Сыпь, появляющаяся в верхней части туловища ребенка и распространяющаяся затем по всему телу – явление частое, характерное для многих заболеваний. Обычно локализация отметин на спине и плечах малыша говорит о том, что проблема может быть вызвана:
Сыпь, появляющаяся в верхней части туловища ребенка и распространяющаяся затем по всему телу – явление частое, характерное для многих заболеваний. Обычно локализация отметин на спине и плечах малыша говорит о том, что проблема может быть вызвана:
- вирусной инфекцией;
- бурной аллергической реакцией;
- опрелостью.
На животе
Как правило, на те же причины (инфекционное заражение, аллергию, потничку) указывает и концентрация сыпи на передней части туловища. Однако иногда появление подозрительных мурашек на животике малыша может свидетельствовать и о более серьезных проблемах со здоровьем. Родителям следует срочно показать кроху врачу, если высыпания на коже сопровождаются:
- повышением температуры;
- образованием гнойников;
- сонливостью и апатией ребенка.
На руках и ногах
Белая или бесцветная сыпь, локализующаяся преимущественно в районе конечностей, может быть свидетельством начала аллергической реакции. Если же отметины окрашены ярко, вероятнее всего, причина их возникновения в инфекции (монокулезе, кори, краснухе и т. д.). Чуть реже красными пятнами на руках и ногах младенца проявляется потница.
На лице
Появление бесцветных отметин на головке ребенка (на щеках, лбу, в районе рта и т. д.) – не обязательно тревожный симптом. Подобным образом организм младенца пытается адаптироваться к незнакомым ему раздражителям. Сыпь на детском лице может свидетельствовать о легком диатезе, перегреве и прочих некритичных проблемах.
Тревожиться родителям следует лишь в том случае, если пораженные участки кожи приобретут ярко-красный оттенок либо начнется образование волдырей и гнойничков. Подобные симптомы часто говорят о попадании в организм вредоносной бактерии или вируса.
По всему телу
Повсеместное распространение сыпи говорит о тяжелом поражении организма. Такое возможно в 2 ситуациях: при инфекционном заражении и сильной аллергической реакции. В первом случае сыпь будет сопровождаться повышением температуры тела, во втором – зудом на покрытых отметинами участках эпидермиса. Так или иначе, обе проблемы требуют немедленного медицинского вмешательства, и задача родителей – как можно скорее показать больного ребенка доктору.
В медицине обычно выделяют шесть видов первичной инфекционной сыпи у ребенка. К ним относятся высыпания при скарлатине, инфекционной эритеме, мононуклеозе, кори, детской розеоле и краснухе.
Признаки инфекционных сыпей у детей
Об инфекционном характере высыпаний говорит ряд симптомов, сопровождающих течение заболевания. К таким признакам относят:
- синдром интоксикации, который включает в себя подъем температуры, слабость, недомогание, отсутствие аппетита, тошноту, рвоту, головные и мышечные боли и прочее;
- признаки конкретного заболевания, например, при кори появляются пятна Филатова-Коплика, при скарлатине обычно отмечается ограниченное покраснение зева и другие;
- в большинстве случаев у инфекционных болезней можно отследить цикличность течения, также наблюдаются случаи подобных патологий у членов семьи больного, сослуживцев, друзей и знакомых, то есть людей, имевших тесный контакт с ним. Но при этом нужно учитывать, что характер сыпи может совпадать при различных заболеваниях.
У детей инфекционная сыпь чаще всего распространяется контактным или гематогенным путем. Развитие ее связано с быстрым размножением болезнетворных микробов на коже малыша, переносом их через плазму крови, инфицированием клеток крови, протеканием реакции «антиген-антитело», а также повышенной чувствительностью к определенным антигенам, которые выделяют бактерии, вызывающие инфекцию.
Папулезные высыпания, которые в дальнейшем начинают мокнуть, зачастую вызываются прямым заражением кожных покровов патогенными микроорганизмами или вирусами. Однако такая же сыпь может появиться под влиянием иммунной системы на воздействие возбудителя.
Диагностика инфекционных сыпей
При диагностике макулопапулезных высыпаний и невезикулярной сыпи, вызванных вирусной инфекцией, становится преимущественно поражение ладоней и ступней, что в других случаях встречается довольно редко. Так, для бактериальных и грибковых инфекций, иммунных заболеваний, а также при побочном действии на различные лекарственные средства такая зона поражения абсолютно не свойственна.
Инфекционная сыпь у ребенка может сопровождать как острое, так и хроническое течение заболеваний. Из острых патологий высыпаниями чаще всего проявляются корь, ветрянка, скарлатина и прочие, а из хронических – туберкулез, сифилис и другие. При этом диагностическая значимость элементов сыпи может быть различной. Так, в одном случае диагноз можно поставить по одним только характерным высыпаниям, в других – элементы сыпи становятся вторичным диагностическим признаком, а в третьих – сыпь является нетипичным симптомом.
Высыпания при кори
Корь представляет собой инфекционное заболевание, характеризующиеся интоксикацией, лихорадкой, поражением верхних органов дыхательной системы, выраженной цикличностью и сыпью на коже в виде пятен и папул. Эта патология легко передается при контакте с больным воздушно-капельным путем. Высыпания обычно возникают на 3-4 день болезни. В последние годы распространенность кори резко сократилось, это связано с проведением своевременной вакцинации. При отсутствии в крови антител к возбудителю кори человек очень восприимчив к этому заболеванию.
Первые элементы сыпи могут появиться на третий, в более редких случаях на второй или на пятый день болезни. Обычно кожные проявления кори сохраняются на протяжении примерно 4 дней, после чего наблюдается их обратное развитие. При этом сыпь имеет ярко выраженную этапность. Первыми поражаются области переносицы и заушного пространства, затем – лицо и шея, далее – туловище и руки, в последнюю очередь – ноги, стопы и кисти. К четвертому дню элементы становятся буроватого цвета и утрачивают папулезный характер. В дальнейшем на этом месте образуется пигментация, в некоторых случаях шелушащаяся. Отдельные элементы сыпи при кори имеют круглую форму, нередко сливаются вместе, возвышаются над окружающей кожей, которая остается неизменной.
Для диагностирования кори важны следующие моменты заболевания и характерные проявления:
Резкое начало заболевание, быстрое повышение температуры, кашель, насморк, конъюнктивит, блефарит, сильное слезотечение и выраженная светобоязнь.
На второй день на внутренней поверхности щек начинают появляться пятна Вельского-Филатова-Коплика. Они представляют собой небольшие белые точки, вокруг которых наблюдается зона гиперемии. Пятна держатся около двух дней, а затем пропадают, оставляя после себя рыхлую слизистую.
В течении болезни прослеживается четкая этапность. Сыпь появляется на 3-4 день. В первый день высыпаний поражается лицо, во второй – туловище, в третий – конечности. Можно отметить своеобразное развитие элементов: вначале это пятно или папула, размером примерно 5 мм, затем она быстро растет до 1-1,5 см, при этом отдельные пятна нередко сливаются в сплошную поверхность.
Характер сыпи: обильная, склонна к слиянию, нередко приобретает геморрагический вид.
Обратное развитие сыпи начинается примерно через три дня после ее появления и проходит в том же порядке, в котором она появлялась.
В некоторых случаях высыпания, свойственные для кори, могут возникнуть у ребенка в период после живой противокоревой вакцинации. Этот период может длиться до 10 дней с момента введения вакцины. Кроме инфекционной сыпи, у ребенка могут наблюдаться субфебрильная температура, конъюнктивит, длящийся несколько дней, кашель, насморк и прочие симптомы. В таких случаях появляющиеся элементы необильны и не сливаются. Сыпь возникает без характерных для кори этапов. Диагноз ставится на основе осмотра, опроса и сбора анамнеза.
Краснуха
Возбудителем краснухи является вирус. При этом заболевании отмечается увеличение лимфузлов, расположенных в затылочной области и задней части шеи, а также появление инфекционной сыпи. Эта патология часто встречается у детей младшего, школьного и юношеского возраста. Наиболее часто она передается воздушно-капельным путем, возможен трансплацентарный путь. В зависимости от этого заболевание разделяют на врожденное и приобретенное.
Врожденная краснуха – довольно опасная патология, так как она оказывает на ребенка тератогенное действие, в результате чего у него могут возникать различные уродства. Наиболее часто встречается классический синдром, сопутствующий врожденной краснухе. Он проявляется тремя патологиями: пороком сердечно-сосудистой системы, катарактой и глухотой. Менее распространен так называемый расширенный синдром, при котором отмечаются патологии развития нервной, мочеполовой или пищеварительной систем.
Приобретенная краснуха – менее опасное заболевание. В детском возрасте ее течение, как правило, легкое, повышение температуры несильное. В подростковом возрасте все симптомы более выражены: температура доходит до фебрильных значений, отмечаются признаки интоксикации и болезненность суставов. Инфекционная сыпь появляется уже в первый день болезни, в более редких случаях – на второй. Элементы высыпаний образуются очень быстро, чаще всего в течение суток. В первую очередь поражается лицо, затем сыпь сползает на шею, туловище и конечности. Самая излюбленная локализация - бока, разгибательные части ног и рук, ягодицы. Высыпания остаются на коже около трех дней, реже – до недели, после чего пропадают, не оставляя никаких следов.
Примерно в одном из пяти случаев краснуха протекает без появления сыпи. Такие формы очень сложно диагностировать и распознать. Однако они представляют определенную опасность, в основном из-за возможности контакта и заражения беременных женщин.
В большинстве случаев течение приобретенной краснухи доброкачественное. Осложнения возникают редко, чаще всего у детей старшего возраста и подростков. Проявляться осложнения могут в виде менингоэнцефалита или простого энцефалита, которым свойственен довольно большой процент смертности, также после краснухи могут развиться артралгии, тромбоцитопеническая пурпура или артриты.

Энтеровирусная инфекция
Данное заболевание в большей степени протекает очень тяжело, сопровождаясь высокой температурой. Кроме этого, симптомами энтеровирусной инфекции становятся гастроэнтерит, герпетическая ангина, мышечные боли, серозный менингит, полиомиелитоподобный синдром.
Инфекционная сыпь у ребенка, пораженного энтеровирусом, возникает примерно на 3-4 день с начала болезни. Обычно ее появление сопровождается нормализацией температуры и заметным облегчением состояния больного. Высыпания образуются сразу, в течение дня. Преимущественно поражаются лицо и туловище. Характерный вид сыпи – пятнистый или пятнисто-папулезный. Размер элементов может быть различен, цвет – розовый. Высыпания держатся несколько дней (не дольше 4), а затем исчезают. В редких случаях на их месте остается пигментация.
Инфекционный мононуклеоз
Возбудителем мононуклеоза инфекционного является вирус Эпстайна-Барра. Характерными проявлениями заболевания становятся генерализованная лимфаденопатия, сильная лихорадка, тонзиллит, гепатоспленомегалия и образование в крови нетипичных мононуклеаров. Заболевают мононуклеозом чаще дети и подростки. Вирус, являющийся возбудителем данной патологии, относится к ДНК-содержащим и входит в группу герпес-вирусов. Он может стать причиной возникновения раковых опухолей, таких как назофарингеальная карцинома и лимфома Беркитта. Инфекционный мононуклеоз сложно передается, то есть низкоконтагиозен.
В большинстве случаев при этом заболевании сыпь не образуется. Если же она появляется, то примерно на пятый день. Элементы высыпаний имеют вид пятен неправильной формы, размер которых 0,5-1,5 см. Иногда эти пятна сливаются в общую поверхность. Как правило, на лице отмечаются более обильные высыпания, также могут поражаться конечности и туловище. Сыпь появляется хаотично, без характерных этапов, в этом состоит отличие от кори. При инфекционном мононуклеозе высыпания полиморфны и имеют экссудативный характер. Размер отдельных элементов может значительно различаться. Возникновение сыпи не связано с каким-либо определенным периодом болезни: она может появляться как в первый день болезни, так и в ее конце. Обычно она остается на коже несколько дней, после чего пропадает без следа или с легкой пигментацией на ее месте.

Кожные проявления гепатита В
К типичным поражениям кожи, возникающим при гепатите В, можно отнести синдром Крости-Джанотти, свойственный детям в младшем возрасте и проявляющийся в виде папулезного акродерматита, и крапивницу. Последняя становится характерным симптомом, свидетельствующим о продромальной стадии заболевания. Высыпания присутствуют на коже в течение пары дней. К моменту их исчезновения начинается желтуха и суставные боли. Сыпь может проявляться в виде макул, папул или петехий.
Синдром Крости-Джанотти зачастую сопутствует безжелтушной форме заболевания. При этом остальные признаки гепатита В появляются одновременно с высыпаниями или значительно позднее. Сыпь остается на коже до трех недель.
Инфекционная эритема
Это заболевание вызывается паровирусом человека. Течение инфекционной эритемы обычно легкое, она относится к низко контагиозным и самостоятельно купирующимся патологиям. Сыпь при этом заболевании имеет вид папул или макул. При инфекционной эритеме продромальный период слабо выражен, а общее самочувствие практически не нарушается. Более подвержены этому заболеванию дети, у взрослых оно встречается намного реже.
Внезапная экзантема
Данная патология вызывается вирусом простого герпеса, относящегося к шестому типу, характеризуется острым течением и поражает преимущественно маленьких детей. Начинается болезнь с резкого подъема температуры до 40-41 градуса, лихорадка может сохраняться на протяжении нескольких дней. При этом симптомы интоксикации слабо выражены или совсем отсутствуют. Кроме температуры, отмечается генерализованная лимфаденопатия и высыпания. Кожные проявления обычно возникают после нормализации температуры, примерно на третий-четвертый день. Элементами инфекционной сыпи могут стать пятна, макулы или пустулы. Высыпания остаются на коже около суток, после чего исчезают безо всяких следов.
Скарлатина
Скарлатина – это одно из заболеваний, возбудителем которой становится стрептококк. Сыпь при данной патологии обычно возникает к концу первых или к началу вторых суток болезни. Затем она довольно быстро охватывает все тело. В первую очередь элементы высыпаний поражают лицо, особенно щеки, потом шею, руки, ноги и туловище. Излюбленные локализации сыпи – внутренние поверхности рук и ног, грудь, боковые поверхности грудной клетки, поясница, области сгибов: локти, подмышки, подколенные впадины, пах. Элементы высыпаний представлены мелкими розеолами, диаметр которых порядка 2 мм. Кожа под сыпью гиперемирована. Сразу после появления цвет сыпи довольно яркий, а затем он заметно бледнеет.
Менингококковая инфекция
При этом заболевании сыпь появляется в течение нескольких первых часов, в более редких случаях – ко второму дню. Перед возникновением высыпаний у больного могут отмечаться симптомы воспалительных процессов в полости носа и глотке, такое явление продолжается около пяти дней. Затем появляются выраженные признаки интоксикации, сильно повышается температура, возникают элементы сыпи. Они могут быть представлены розеолами или папулами и быстро переходят в стадию геморрагической сыпи, которая распространяется и увеличивается в размерах. Такие геморрагии выступают над поверхностью тела. Преимущественная локализация высыпаний – лицо, конечности, ягодицы и туловище.

Фелиноз, или болезнь кошачьих царапин
Другое название этой болезни доброкачественный лимфоретикулез. Это воспалительный процесс, поражающий лимфузлы и характеризующийся гнойным характером. Возбудителем этого заболевания становятся хламидии, передающиеся человека через царапину или укус кошки. Проявлениями фелиноза становятся лихорадка, местный лимфаденит, долгое заживление полученных повреждений кожи. В начале кожные изменения выглядят как красноватые папулы, которые безболезненны на ощупь. В дальнейшем они могут нагнаиваться, при заживлении рубец не остается. Через две недели после получения от животного царапины увеличиваются местные лимфузлы, чаще всего поражаются подмышечные узлы, реже паховые или шейные. Примерно через два месяца лимфузлы приходят в норму. Однако почти в трети случаев заболевания происходит расплавление лимфатических узлов.
Иерсиниоз и псевдотуберкулез
Симптомами этих заболеваний являются выраженная интоксикация, поражение опорно-двигательного аппарата и брюшной полости, в большинстве случаев также у больных наблюдается образование инфекционной сыпи на коже. Клиническая картина при обеих патологиях довольно схожа. Поставить точный диагноз можно только на основании определенных лабораторных анализов.
Для псевдотуберкулеза характерно единомоментное возникновение сыпи, происходит это обычно на 3 день от начала болезни. Высыпания чаще всего размещаются симметрично по бокам туловища, низу живота, паху, области основных суставов рук и ног, в основном на сгибательной части. Но может поражаться и вся поверхность тела. В период, когда еще не было описания этиологии и механизма заболевания, оно носило название ДСЛ, расшифровывающееся как дальневосточная скарлатиновая лихорадка.
Паратиф и брюшной тиф
Паратиф типа А, В или С, а также брюшной тиф вызываются микроорганизмами, относящимися к сальмонеллами. Для этих патологий свойственны все симптомы интоксикации, сильная лихорадка, гепатоспленомегалия и сыпь, имеющая вид розеол. По клиническим проявлениям оба этих заболевания схожи. Начинаются они обычно остро, внезапно с резкого подъема температуры до 39 градусов и выше. Кроме того, могут отмечаться заторможенность, слабость, апатия, недомогание и прочее. С течением времени симптомы имеют свойство нарастать. Другими словами, ребенок становится все более вялым, не идет на контакт, отказывается от еды. Обычно при этом происходит увеличение селезенки и печени, язык становится обложенным, по его краям видны четкие отпечатки зубов. Ко второй неделе с начала болезни на коже появляются розеолы, чаще всего их количество невелико, поражаются боковые части грудной клетки и живот.
Рожистое воспаление
Данное заболевание характеризуется поражением кожных покровов с появлением выраженных, ограниченных очагов и симптомами интоксикации организма. Причиной его становится стрептококковая инфекция. Элементом высыпаний в этом случае становится гиперемия, имеющая яркий цвет, четкие края и ограниченную зону поражения. Границы ее могут приобретать неправильную форму. Типичные области появления сыпи – это веки, уши, а также кисти и стопы. Кожа под элементами высыпаний заметно отекает. При этом отмечается воспаление и увеличение лимфатических узлов и сосудов от места поражения кожи до регионарных узлов. Если своевременно не начать лечение, то рожистое воспаление быстро разрастается и может привести к тяжелой интоксикации организма и сепсису.
Врожденный сифилис и высыпания у детей
Сифилитические высыпания свойственные врожденной формы сифилиса обычно возникают в первые недели и месяцы жизни ребенка. Выглядит инфекционная сыпь у ребенка в таком случае как крупные пятна, в некоторых случаях имеющие коричневатый цвет, или мелкие узелочки. Кроме высыпаний, отмечается увеличение селезенки и печени, выраженная анемия и положительные пробы на сифилис.
Боррелиоз
Боррелиоз также называют болезнь Лайма или клещевая эритема. Эта патология характеризуется острым течением, причиной ее становится спирохета. Заражение происходит при укусах клещей. Симптомами боррелиоза являются кожные высыпания и поражения сердца, нервной системы и суставов. Распространено это заболевание в тех местностях, где водятся иксодовые клещи.

Высыпания при гельминтозе и лейшманиозе
Выделяют два вида кожного лейшманиоза: сельский, или остронекротизирующийся, и городской, или поздноизъязвляющийся. Первый из них переносится в большинстве случаев мелкими грызунами, такими как суслики, хомяки, песчанки и прочие. Источником городского лейшманиоза становится человек. Возбудители этого заболевания переносятся москитами. Инкубационный период довольно длительный. В большинстве случаев он продолжается около двух месяцев, но иногда может длиться и несколько лет.
Характерным проявлением кожного лейшманиоза становится поражение кожи в том месте, куда укусил москит. Как уже говорилось, различают два типа заболевания, в зависимости от вида поражения. При городской форме болезни появляющиеся на коже элементы инфекционной сыпи сухие, а при сельской – мокнущие. Открытые части тела после укусов москитов покрываются зудящими папулами, которые быстро растут. Через несколько месяцев, иногда через полгода, на месте поражения возникает язва с гранулезным основанием, размер которой может быть более 1 см. Она болезненна на ощупь, покрыта сверху коркой и долго не заживает. Излечение наступает внезапно, обычно до этого момента проходит пара месяцев, на месте поражения образуется тонкий, белый рубец. Возбудители заболевания при этом могут проникать в лимфатические сосуды, передвигаться по ним и заражать новые области, что определяется по воспалению лимфузлов и отечности ткани. Как правило, мокнущая форма лейшманиоза развивается более динамично и быстро. После перенесенного заболевания образуется стойкий иммунитет.
Инфекционная сыпь у ребенка в виде папул или макул может свидетельствовать о наличии гельминтоза. Чаще всего такое проявление встречается при эхинококкозе, трихинеллезе, аскаридозе и других заболеваниях. Появление сыпи в этих случаях сопровождается сильным зудом.
Чесотка у грудничков
Чесотка у маленьких детей имеет некоторые отличительные особенности. Так, чесоточные ходы по большей части располагаются на подошвах ног и ладонях. Может появляться сыпь в виде пузырьков, пятен или волдырей, локализующихся на затылочной части головы, бедрах, сгибательной поверхности рук, голенях, в районе сосков и пупка.
Ветряная оспа
Эта патология очень заразна и легко передается от человека к человеку, вызывается она ДНК-содержащим вирусом. Характерными признаками ветрянки становятся признаки интоксикации и характерная сыпь в виде везикул, поражающая кожу и слизистые. Медики относят ветряную оспу к неуправляемым инфекциям, чаще всего ей болеют дети дошкольного возраста. В редких случаях могут заболеть новорожденные малыши (если мама не болела ветрянкой в детстве) и взрослые люди.
Диагноз обычно ставят на основе выраженной симптоматики. Важными в этом смысле являются следующие признаки:
- Сыпь представлена однокамерными везикулами и расположена в равной мере на коже и слизистых.
- Элементы локализуются на волосистой части головы.
- Сильный зуд
Высыпания имеют ложный полиморфизм. Это обусловлено периодическим (раз в 2 дня) появлением новых элементов. Поэтому на пораженных участках кожи часто располагаются элементы, свойственные разным стадиям развития: макулы, папулы, пузырьки, корочки.
Герпес и опоясывающий лишай
Возбудителем герпеса является специфический вирус, который разделяется на 2 типа: I тип преимущественно поражает слизистые и кожу лица, II тип – область половых органов и нижнюю часть тела. Однако вирусы обоих типов могут появляться в любых локализациях в зависимости от контакта. Герпес клинически проявляется в виде пузырьковой инфекционной сыпи на кожи и слизистых, а также может поражать разные ткани и органы. Перед возникновением элементов сыпи на месте поражения отмечается покалывание, зуд и повышенная чувствительность, могут возникать боли и невралгии в этой области. Кожные проявления имеют вид группы пузыречков с тонкими стенками и покрасневшим, отечным основанием. Локализация их может быть различна, хотя чаще всего они появляются на границе слизистой и кожи. В детском возрасте пузырьки после лопанья часто вторично инфицируются.
Опоясывающий герпес имеет острое течение, его характерными симптомами становятся пузырьковые высыпания, невралгии, повышенная чувствительность в определенных местах, соответствующих зонам поражения. При сборе анамнеза обычно выясняется, что больной в недавнем прошлом переболел ветрянкой. В самом начале патологии в областях поражения появляются боли, уплотнения на коже, повышение температуры, слабость, разбитость и другие признаки общего недомогания. Чаще всего поражаются область грудного и поясничного отделов, у маленьких детей могут также захватываться крестцовые и черепные нервы, о чем говорят высыпания на половых органах и ногах. Если происходит вовлечение в процесс тройничного нерва, то кожные проявления могут возникать на лбу, носу, в области глаз и волосистой половины головы, щеках и небе и нижней челюсти. Через два-три дня появляются красные папулы, имеющие групповое расположение. Затем они переходят в стадию пузырьков, содержимое которых сначала прозрачное, потом мутное. Эти пузырьки высыхают и превращаются в корки. Полный цикл развития элементов такой сыпи занимает около 1-1,5 недель. Характерно одностороннее расположение высыпаний. С момента первых симптомов до появления сыпи может проходить до двух суток. Местные лимфузлы при этом заболевании обычно увеличены.
Болезнь Дюринга, или гепетиформный дерматит
Данная патология может развиваться после перенесенных инфекций. Начало ее, как правило, острое, внезапное. Выражается в ухудшении общего состояния, появлении лихорадки, кожных проявлениях, локализующихся в паховой области, на ягодицах и бедрах. Высыпания представлены пузырями разного размера, заполненными прозрачным или геморрагическим содержимым. Кожа под элементами сыпи не изменена. Стопы и кисти в процесс не вовлекаются. Отмечается резкий, сильный зуд.
Дерматит, вызванный укусами насекомых
Дерматит, причиной которого стал укус насекомого, чаще всего поражает открытые места. Элементами такой сыпи могут стать узелки или волдыри. Они обычно сильно чешутся. На месте поражения могут образовываться расчесы или высыпания, похожие на импетиго.
Пиодермия
Это заболевание характеризуется гнойным воспалением на коже. Возбудителями пиодермии зачастую становятся стафилококки или стрептококки. Данная патология может возникать как первичное самостоятельное заболевание или становится осложнением других болезней, таких как нейродермит, экзема и другие. Пиодермия может принимать различные формы, выделяют эксфолиативный дерматит Риттера, псевдофурункулез, везикулопустулез, пузырчатка новорожденных и прочие.
Импетиго стрептококковой или стафилококковой природы
Такие инфекции нередко возникают в детских учреждениях, а за счет высокой контагиозности быстро распространяются и приобретают характер эпидемии. Проявляется импетиго инфекционной сыпью, представленной средними или малыми пузырьками. Для заболевания свойственны волнообразные высыпания, повторяющиеся на волосистой части и лице. В процессе развития пузырьки лопаются, секрет, который в них содержится, подсыхает, оставляя корки желтого цвета.
Заболевание эктима, внешне сильно схоже с импетиго, однако, при нем поражаются еще и глубокие слои кожи. Локализуется такая сыпь преимущественно на ногах.
Буллезное импетиго – локализованная кожная инфекция, вызывающаяся стафилококком. Характерным ее проявлением становятся пузыри, образующиеся на фоне нормальной кожи. Содержимое таких пузырей может быть бледным, прозрачным или темно-желтым, в последующем оно мутнеет.
Ожогоподобное кожное поражение, вызываемое стафилококком
Эта патология также носит название эксфолиативный дерматит Риттера и поражает детей младшего возраста. Первыми симптомами заболевания становится покраснение кожных покровов лица, паха, шеи и подмышек. Поражение довольно быстро распространяется, кожа приобретает морщинистый вид, обусловленный формирующимися вялыми пузырями. Жидкость, заполняющая их, имеет светлый оттенок и прозрачна на вид. Затем начинается отслойка верхнего слоя кожи, внешний вид сходен с ожогом 2 степени.
Псевдофурункулез, или множественные абсцессы
Для данного заболевания характерна инфекционная сыпь, имеющая вид подкожных узлов. Величина их может быть различна, от небольшой горошины до лесного ореха. Цвет элементов сыпи обычно буро-красный, возможен синюшный оттенок. Чаще всего поражаются затылок, ягодицы, задняя часть бедра и спина.
— с такой картиной сталкивается каждая мама. Как только красные пятнышки появляются на коже малыша, мамы судорожно начинают искать причину их возникновения. Если сыпь появилась у ребенка, который находится на грудном вскармливании, мама сразу начинает переживать о том, что она такое съела, что вызвало аллергию у карапуза.
А если сыпь появляется, например, у годовалого ребенка? Одни родители сразу бегут к участковому педиатру, предварительно напичкав дитя разными препаратами, а другие просто не обращают на это внимание, особенно если ребенок активен и чувствует себя отлично.
Тем нее менее, совершают ошибку и те, и другие. Правильнее будет, если родители смогут ориентироваться в видах сыпи, что позволит им принять единственное правильное решение.
Виды высыпания на теле и основные причины ее проявления
Сыпь на теле ребенка бывает в виде:
пятна,
папулы,
бляшки,
везикулы,
пустулы.
Основными инфекционными заболеваниями, которые сопровождаются сыпью, являются:
1. Корь и ветрянка.
2. Скарлатина.
3. Краснуха.
4. Инфекционный мононуклеоз и эритема.
5. Импетиго.
6. Менингококковый сепсис.
У новорожденных детей сыпь может появиться на теле при:
Потнице,
Акне,
Токсической эритеме.
Также сыпь по всему телу ребенка или на животе может появиться и в результате аллергической реакции или при укусе насекомых.
Давайте разберемся более подробно в этом вопросе.
Достаточно часто у новорожденных детей можно встретить сыпь, под названием потница. Высыпание на теле происходит в результате сильного укутывания новорожденного, что затрудняет выход содержимого потовых желез. Как правило, сыпь появляется на лице, на коже головы и в местах складок на руках и ногах, иногда на животе или спине. При правильном уходе такое высыпание воспаляется редко и быстро проходит.
Аллергия
При аллергии сыпь может появиться по всему телу, в результате индивидуальной непереносимости некоторых пищевых продуктов или на лекарства. Отличительным симптомом аллегической сыпи является то, что она может усиливаться под воздействием аллергена и исчезать через короткое время после его отмены. Как правило, кроме высыпаний, видимым симптомом является присутствие зуда.
У аллергиков сыпь на руках, ногах, лице, шее и ногах может появиться и в результате укуса насекомых. Каждое отдельное насекомое имеет свои симптомы укусов, начиная от волдырей и зуда и заканчивая отеком Квинке.
Нейродермит
Почти каждый 10 ребенок на планете страдает таким недугом. Но типичная триада присутствует мало у кого. Триада, это когда к аллергии присоединяются насморк и бронхиальная астма.
Первые симптомы заболевания проявляются в первый год жизни ребенка. Ребенок жалуется на зуд кожи, который усиливается в ночное время и при температурном воздействии на кожу.
Высыпания на теле – когда нужная медицинская помощь
Сыпь на коже ребенка не всегда безобидна. Поэтому, к такой реакции организма нужно относиться серьезно. Каждый родитель должен четко понимать, когда ребенку нужна медицинская помощь, и что нельзя делать при высыпании.
Итак, медицинская помощь при высыпании по телу ребенка необходима в следующих случаях:
Если температура тела поднимается выше 38 градусов.
Если сыпь выглядит как кровоизлияния в виде звездочек.
Когда сыпь сопровождается рвотой, температурой и головной болью.
Если присутствуют отеки, а температура остается в пределах нормы.
При затрудненном дыхании.
Если присутствует зуд по всему телу.
При высыпаниях не разрешайте ребенку расчесывать тело. Кроме этого, нельзя самостоятельно вскрывать пузырьки или гнойнички и смазывать их яркой краской до прихода врача. Таким образ врач будет в затруднении поставить правильный диагноз, соответственно узнать истинную причину появления сыпи.
Поведение родителей при высыпаниях на коже
Температура во время высыпаний – это сигнал развития многих заболеваний. Поэтому, лучше всего проконсультироваться с врачом, а не принимать самостоятельных решений. И если высыпания в грудном возрасте это обычное явлением, то в более зрелом оно может быть важным симптомом к развитию заболевания.
 Итак, если вы обнаружили что на теле у ребенка сыпь, сначала нужно внимательно осмотреть места ее локализации. Также, нужно осмотреть слизистые глаз, носа и рта. Убедитесь в том, не присутствует ли температура или другие симптомы простуды, не связано ли это с приемом определенного вида продукта или лекарственного препарата. Словом, проанализируйте последние 3 дня, и это поможет вам определить истинную причину высыпания.
Итак, если вы обнаружили что на теле у ребенка сыпь, сначала нужно внимательно осмотреть места ее локализации. Также, нужно осмотреть слизистые глаз, носа и рта. Убедитесь в том, не присутствует ли температура или другие симптомы простуды, не связано ли это с приемом определенного вида продукта или лекарственного препарата. Словом, проанализируйте последние 3 дня, и это поможет вам определить истинную причину высыпания.
В случае если есть подозрение на развитие инфекционного заболевания, то кроме высыпаний по телу, обязательно будет присутствовать температура, высокая вероятность ухудшения общего состояния ребенка, насморк, кашель и тошнота.
Следует знать, что при кори, сыпь может проявиться только на 3 или 4 день заболевания и возникнет она на фоне температуры и ярко выраженных симптомов простуды. При кори высыпания начинают появляться на лице и шее и постепенно опускается вниз по туловищу.
При ветрянке на теле появляются пятна, при этом температуры может и не быть, что часто вводит родителей в заблуждение.
Наиболее опасное заболевание, которое сопровождается сыпью – это менингит. Предшествует высыпанию высокая температура тела, рвота, сильная головная боль и светобоязнь. И только после этого на туловище, нижних конечностях и на ягодицах начнет проявляться высыпание. Крайне неблагоприятный симптом, высыпание на лице с синюшным оттенком. В этом случае следует немедленно вызвать скорую помощь и приступить к незамедлительному лечению в условиях стационара.
В любой ситуации родители должны оставаться в трезвом уме, отбросив панику и ненужную суету. В случае критической ситуации не стоит рассчитывать на свои силы, лучше всего обратиться к врачу. Если же врач не выявил никаких серьезных нарушений, то советуем вам расслабиться и выпить чашку полезного лечебного сбора , который поможет вам собраться и в то же время повысит ваш иммунитет. Что-что, а болеть вам никак нельзя!



